【病案介绍】
主诉
发现口齿不清伴左侧肢体麻木、乏力 6 小时余。
现病史
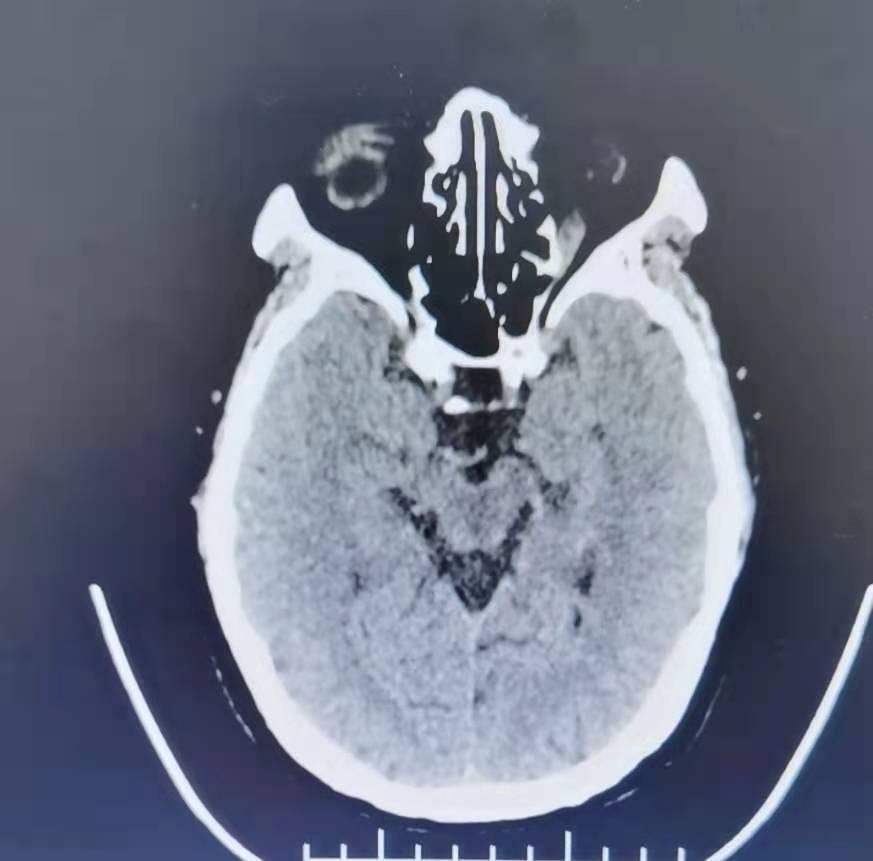
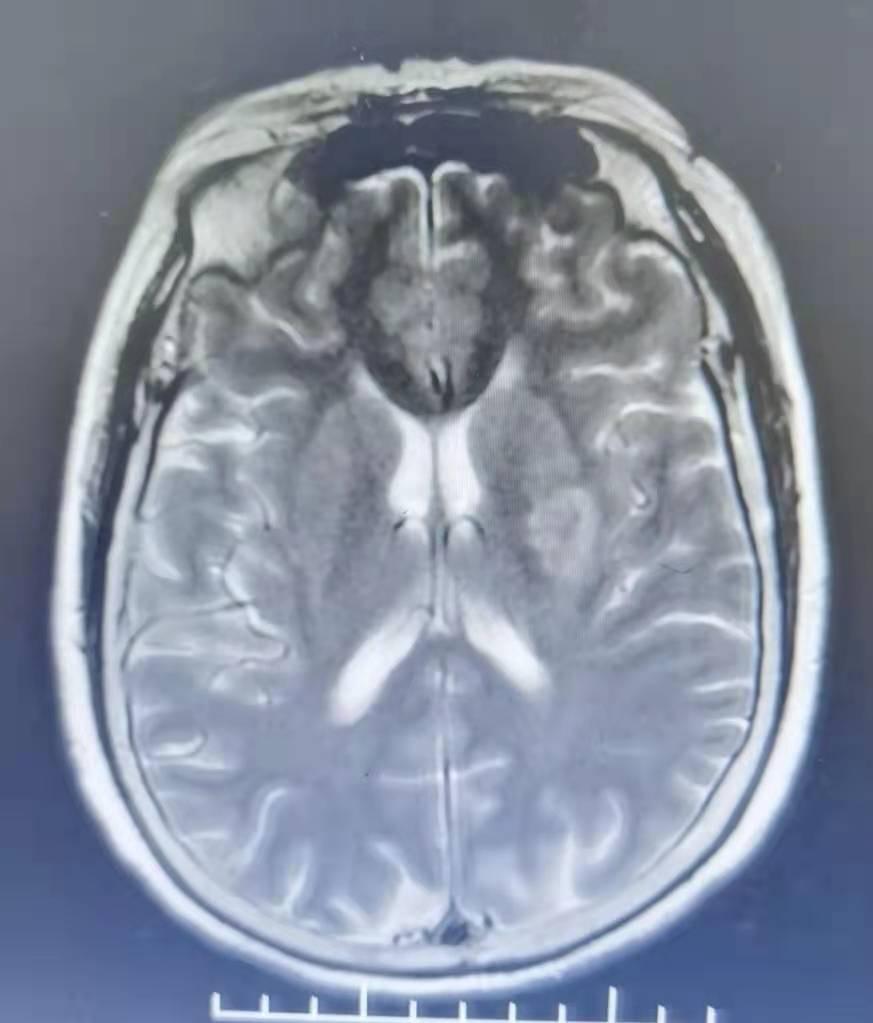
患者 2021.05.11 下午 14 点入睡时正常, 15 点醒来后感口齿不清、右侧肢体麻木无力,行走不稳,右上肢能抬举,能自觉无力,右下肢能行走,但行走时拖拽,伴头晕、恶心,无视物旋转,无视物模糊,无肢体抽搐,无意识丧失,无大小便失禁等不适,遂于 19:09 至我院急诊就诊,当时测血压 184/108mmHg , 19:37 完善头颅 CT 提示左侧基底节区低密度影,考虑梗死灶,胸部 CT 提示两肺纹理增粗。复测血压仍大于 180/80mmHg 。 20:00 完善头颅 MRI+DWI+3D-TOF-MRA 提示左侧脑干及基底节多发急性梗死灶( T2WI 已有病灶);颅内大血管未见明显狭窄。急查血常规 CRP 提示血小板计数 277*10^9/L 。凝血常规提示 INR 0.87, 。随机葡萄糖 15.87mmol/L 。肝肾功能、钾钠氯、肌钙蛋白 I 定量、溶栓二聚体等未见明显异常。因超出时间窗,急诊未予溶栓治疗,现为进一步治疗,拟诊 “ 脑梗死 ” 收入病房。
患者起病以来,精神可,胃纳可,大小便正常,近阶段体力、体重无明显改变。
既往史
患者发现血糖升高 20 余年,长期服用消渴丸( 6 丸 bid )、格列美脲片( 4mg qd )、盐酸二甲双胍缓释片( 1.0g bid ),空腹血糖控制在 12mmol/L 。
患者发现血压升高 5 月余,最高血压大于 180/80mmHg ,未予降压药物治疗,未监测血压。
查体
T:36.8℃,P:75次/分,R:19次/分,BP:137/62mmHg
意识清楚,对答切题,无智能减退,记忆力、计算力、定向力正常。右利手。口齿含糊。颅神经检查:嗅觉正常,近视力及远视力正常,初测视野正常。眼睑无下垂,无斜视,眼球无突出及凹陷,双侧瞳孔等大等圆约 0.30cm ,位置居中,光反射灵敏,调节反射正常。眼球运动正常,无复视,水平眼震阴性。面部感觉正常,角膜反射双侧对称存在。颞咬肌无萎缩,咀嚼肌肌力正常。下颌居中,张口有力,下颌反射正常。双侧鼻唇沟等对,伸舌居中。软腭运动正常,咽反射正常。耸肩有力,转颈有力。舌肌无萎缩,舌肌无颤动。运动与共济:肌营养正常,肌张力正常,叩击性肌强直反射正常。无不自主运动,无肌束震颤。肌力:双侧上肢肌力 5 级,右下肢轻瘫试验阳性。双侧指鼻试验、跟膝胫试验、快复轮替试验阴性。反射:双侧肱二头肌、肱三头肌、桡骨膜反射( ++ ), Hoffman 征阴性。掌颏反射阴性。腹壁反射上( ++ ),中( ++ ),下( ++ )。双侧膝反射,踝反射( ++ )。髌阵挛、踝阵挛阴性。病理征:右侧病理征阳性。感觉:皮层复合觉、位置觉、振动觉、运动觉正常。双侧针刺觉等对。脑膜刺激征:颈项无强直,克氏征、布鲁津斯征阴性。 NIHSS 评分 3 分,吞咽功能评估提示吞咽功能正常, MRS 评分 3 分。
辅助检查
2021.05.1119:37 完善头颅 CT 提示左侧基底节区低密度影,考虑梗死灶,胸部 CT 提示两肺纹理增粗。复测血压仍大于 180/80mmHg 。 20:00 完善头颅 MRI+DWI+3D-TOF-MRA 提示左侧脑干及基底节多发急性梗死灶( T2WI 已有病灶);颅内大血管未见明显狭窄。急查血常规 CRP 提示血小板计数 277*10^9/L 。凝血常规提示 INR 0.87, 。随机葡萄糖 15.87mmol/L 。肝肾功能、钾钠氯、肌钙蛋白 I 定量、溶栓二聚体等未见明显异常。
【诊治过程】
初步诊断
多发性脑梗死、高血压病 3 级(极高危),2 型糖尿病
诊断依据
多发性脑梗死:患者,老年女性,因 “ 发现口齿不清伴左侧肢体麻木、乏力 6 小时余 ” 入院。患者 2021.05.11 下午 14 点入睡时正常, 15 点醒来后感口齿不清、右侧肢体麻木无力,行走不稳,右上肢能抬举,能自觉无力,右下肢能行走,但行走时拖拽,伴头晕、恶心,头颅 CT 提示左侧基底节区低密度影,考虑梗死灶,头颅 MRI+DWI+3D-TOF-MRA 提示左侧脑干及基底节多发急性梗死灶( T2WI 已有病灶);颅内大血管未见明显狭窄。神经系统查体提示口齿含糊,右下肢轻瘫试验阳性,右侧病理征阳性。故诊断。
高血压病 3 级(极高危):患者发现血压升高 5 月余,最高血压大于 180/80mmHg ,合并糖尿病,故诊断。
2 型糖尿病:患者发现血糖升高 20 余年,长期服用消渴丸( 6 丸 bid )、格列美脲片( 4mg qd )、盐酸二甲双胍缓释片( 1.0g bid ),空腹血糖控制在 12mmol/L 。故诊断。
抑郁状态:患者情绪低落,反复哭泣,故诊断。
鉴别诊断
1.短暂性脑缺血发作:是局灶性脑缺血导致突发短暂性、可逆性神经功能障碍,发作持续数分钟,通常在 30 分钟内完全恢复,不超过 24h 。该患者症状持续性存在,目前不考虑。
2.MELAS :青年病人突发卒中、偏瘫、皮质盲等需考虑,可见颞顶枕叶皮质多灶性损害,病灶范围一般与主要血管分布不一致。血和脑脊液乳酸增高者可诊断。该患者目前依据不足。必要时进一步检查鉴别。
诊治经过
患者入院后予 Ⅱ 级护理,洼田饮水试验评估,糖尿病饮食,测血压、心率 qd ,葡萄糖测定 ( 干化学法简易血糖测定仪 )×4 次 , 陪护 1 人,急性期康复锻炼,预防深静脉血栓形成,控烟及健康教育,防跌倒。予抗血小板(肠溶阿斯匹林、氯吡格雷片 ) 、保护胃粘膜(雷贝拉唑钠肠溶胶囊)、稳定斑块(阿托伐他汀钙片 ) 等治疗。目前患者一般情况可,精神状态好,无明显后遗症, 住院 13 天,上级医师查房后 准予出院。
诊断结果
多发性脑梗死,高血压病 3 级(极高危),2 型糖尿病
【分析总结】
此例患者,中年女性,醒来后感口齿不清、右侧肢体麻木无力,行走不稳,右上肢能抬举,能自觉无力,右下肢能行走,但行走时拖拽,伴头晕、恶心,头颅 CT 提示左侧基底节区低密度影,考虑梗死灶,超过时间窗,无法溶栓,住院积极治疗后好转出院。
这里强调一下,当病人出现急性血管堵塞导致脑梗死之后,应该尽早去开通血管,4.5小时之内可以用静脉溶栓的办法,所谓静脉溶栓就是把可以溶解血栓的药物,通过血管打到病人体内溶解栓子,方法非常简单,也被全世界证明总体有效、安全,但要强调所有的溶栓药物都有出血风险。明明是血管堵了,为什么还会有出血风险呢?即使不开通,栓子在体内经过一段时间,不打任何溶栓药物也会溶解,由于血管壁本身也会缺血出现死亡,所以血管再通之后会出现自然的脑出血转换。溶栓之后出血转化的风险不会增高太多,但是打完溶栓药之后会增加出血的风险,一般在3%-6%,而3%-6%进行静脉溶栓之后的出血,只有1%左右才会出现病人死亡或者明显加重。
如果病人在3个小时之内到医院,其实绝大多数病人都是具有静脉溶栓的指征,除非已经发现大面积的脑梗死,或者血压高没有得到控制,或者是病人在这之前刚刚经历过很大的手术、有很大的内出血,如消化道出血,甚至脑出血病史,才是不适合溶栓的病人。一般医生会很快告诉是不是适合静脉溶栓,如果医生确定是适合溶栓的病人,希望家属或者病人能够尽快签署知情谈话同意,以便医生把溶栓药物尽早尽快地打到病人血管里面去,来开通血管、恢复脑血流,抢救濒临死亡的脑细胞,减少病人残疾挽救病人的生命。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。


全部评论
已学习
学习了
己学习,谢谢分享!
已学习,***
这个情况基层医院很难处理
受益匪浅
时间就是生命
学习了
已学习,受益匪浅,***
已学习,受益匪浅,***
必须严格掌握师院窗口。
学习了,很有指导意义,
很好的分享!学习了!
这病历典型,也很实用
学习
非常好的病例,已学习,
已经学习了
科学就医,时间就是生命
中医叫痰蒙清窍,肺循环不但要实现血氧代谢,还要排痰。肺纹理增强意味着代谢障碍,导致血液浑浊,垃圾积累,体液中血糖、血脂、粘液质过多,形成血栓。痰饮随身体温度升高而上浮颠顶,导致功能异常。融栓时以出现大量排痰现象为最有效。
科普基本常识 让百姓受益