【基本信息】男,70岁,农民
【发病原因】病因不明
【临床诊断】1.胆囊结石胆囊炎,2.双腔永久起搏器置入术后,3.心律失常:Ⅲ°房室传导阻滞,4.帕金森症
【治疗方案】左侧卧位行椎旁阻滞
【治疗结果】病情好转
【病案重点】腹腔镜胆囊切除术的麻醉
腹痛5小时余
神清,精神差,发育正常,营养中等,自动体位,推入病房,查体合作,头颅无畸形,全身皮肤、巩膜无黄染,浅表淋巴结均未触及,双侧瞳孔等大等圆,对光反射灵敏,颈软,双肺呼吸音清晰,未闻及干湿性啰音,心律47次/分,律齐,未闻及病理性杂音,腹平软,剑突下压痛,无反跳痛,肝脾肋下未及,Murphy征(+),双肾区无叩击痛,肠鸣音正常,移动性浊音(-),双下肢无水肿,脊柱四肢无畸形,四肢肌力、肌张力正常,生理反射存在,病理反射未引出。
专科情况:腹平软,剑突下压痛,无反跳痛,肝脾肋下未及,Murphy征(+),双肾区无叩击痛,肠鸣音正常,移动性浊音(-),双下肢无水肿,脊柱四肢无畸形,四肢肌力、肌张力正常,生理反射存在,病理反射未引出。
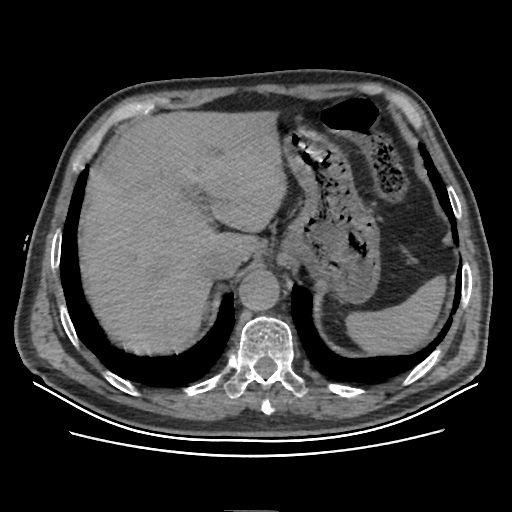
门诊及院外重要检查结果:全腹部CT临时结果示:胆囊炎。
1.患者因腹痛5小时余入院。
2.既往类似腹痛发作史,在我院住院治疗后好转出院;既往房室传导阻滞病史;帕金森病史9年,长期双上肢静止性震颤;2015年因腹股沟疝行修补术治疗;多次痔手术史;
3.剑突下压痛,无反跳痛,肝脾肋下未及,Murphy征(+)
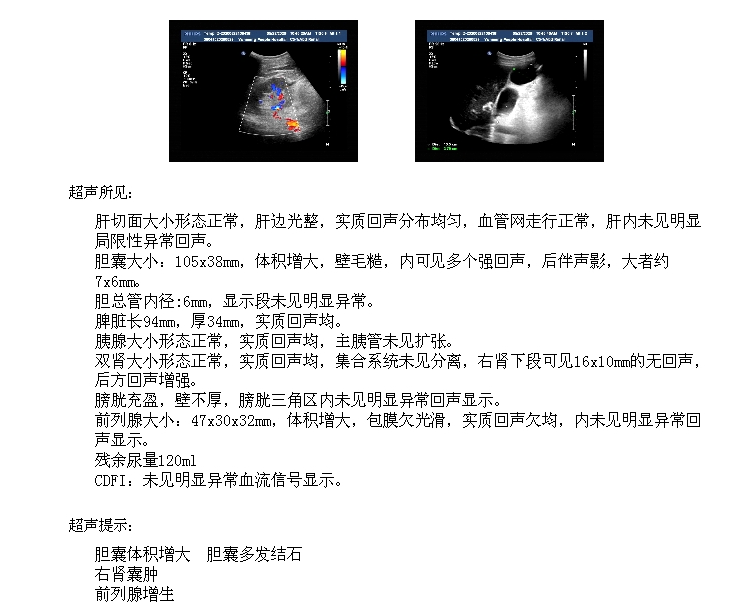
4.CT临时结果示:胆囊炎。心脏彩超结果示:EF60%,左房稍大,左室舒张功能减低。肝胆脾胰+泌尿系+残余尿结果示:胆囊体积增大,胆囊多发结石;右肾囊肿,前列腺增生。心电图检查提示:完全性右束支传导阻滞 左前分支阻滞 异常心电图 III度房室传导阻滞。
诊疗计划:
1.内科缓冲科室做相关辅助检查:心电图、随机血糖、血尿常规、肝肾功能、心梗三项、凝血全套、癌性指标、胸片+腹部CT、腹部平片等。
2.目前暂给予解痉、止痛、护胃、护肝对症治疗。
3.主要用药:消旋山莨菪碱、艾司奥美拉唑、多烯磷脂酰胆碱等。
4.向家属及患者详细交待病情,必要时转肝胆外科手术。 排除新冠肺炎后,收消化内科,解痉止痛护胃护肝等,请肝胆外科会诊,转外科。3度房室传导阻滞,请心内科会诊后转心内科置入双腔永久心脏起搏器,检测参数正常起搏器正常工作后再转回肝胆外科术前准备,在全麻下行手术。 麻醉简要经过:调整起搏器为手术模式,心律70bpm(平时60bpm)。入室监测IBP,SPO2 HR RR PETCO2 麻醉深度监测,地佐辛3mg滴注。左侧卧位行椎旁阻滞,静脉慢诱导顺序给予长托宁0.2mg,依托咪酯乳剂14mg,**15ug,右美托咪定5ug,顺式阿曲库铵14mg,5min后可视喉镜插管,核对无误后接麻醉机行控制呼吸,术中低剂量吸入七氟烷,泵注**及丙泊酚右美托咪定维持麻醉,术中平顺,术毕患者苏醒迅速,无躁动,拔管后观察10min,吸空气指脉氧饱和度95%以上,接PCIA送入ICU。术后随访无异常。 手术简要经过:麻醉达成后,患者取头高、足底、右侧抬高**,分别于脐上缘、剑突下偏右、右肋缘下锁骨中线建立气腹,探查腹腔。术中所见:胆囊明显肿胀,壁厚,与网膜形成粘连,胆囊内可触及多枚大小均约0.8×0.6cm结石。分离胆囊粘连,解剖胆囊三角,结扎锁结扎切断胆囊动脉,再显露出胆囊管,认清胆囊管、胆总管及肝总管三者解剖关系后结扎锁结扎胆囊管并切断,将胆囊自肝床切离,胆囊床止血,置肝下引流管一根,另作切口引出,腹腔喷洒赛必妥,清点器械无误后逐层关腹。手术经过顺利,术中出血约80ml,麻醉效果满意,术后标本送病检,病人送ICU。术后吸氧,心电监测。保持腹腔引流管通畅。给予抗炎(头孢哌酮钠舒巴坦钠2g),护胃(奥美拉唑40mg),止血(白眉蛇毒血凝酶1KU),补液,营养支持(氨基酸,右旋糖酐等)治疗及物理康复治疗等,术后11天出院。
1.这是一心脏起搏器置入术后帕金森高龄患者行LC的麻醉病例。
2.完全性房室传导阻滞,亦称Ⅲ°房室传导阻滞,是指由于房室传导系统某部分的传导能力异常降低,所有来自心房的激动都不能下传至心室而引起完全性房室分离。正常心脏冲动,有窦房结发出沿着心脏的传导通路传入心房和心室,引起心房和心室的波动。完全性房室传导阻滞的患者,窦房结发出的冲动不能传入心室,造成心室搏动节律出现异常,可能会出现组织器官供血不足,引起体力活动运动及意识障碍,并发心力衰竭休克甚至猝死等。该病以病因治疗为主,促进传导,必要时安装起搏器。该患者需要安装双腔永久起搏器。另该患者长期帕金森综合征(9年),且未正规治疗,未服用左旋多巴等,给麻醉及手术增加风险值,帕金森综合征患者的麻醉较复杂,缺少相关对照比较,现有资料多建立于小样本或个例报道基础之上,且患者多为老年人合并其他疾病,麻醉风险倍增。
3.入室面罩给氧,静脉滴注地佐辛3mg。本例麻醉选择超声引导下的椎旁阻滞(右T78双T10),**选择0.33%耐乐品共30ml。后平卧位下慢诱导插管,接麻醉机行控制呼吸,实施浅全麻,术毕停药,给予地佐辛2mg防止爆发痛,患者苏醒迅速。椎旁阻滞既可减少术中**类药物使用,也可术后镇痛,早日下床活动,故本例平衡麻醉及多模式镇痛方式体现了ERAS应用,也展示了精准麻醉技术实施在外科手术中的重要作用。
4.心脏起搏器植入术后患者实施麻醉手术时术前准备必须充分,如术前起搏器详细评估报告,确认其能正常工作,并调为手术模式,麻醉过程中搬动患者必须小心,术中消除各种干扰,电刀使用应注意输出功率要最小,使用时间最短,尽可能远离起搏装置,电刀负极板远离起搏器,与皮肤接触要好。术中禁止使用去极化肌松药。 总之,本例麻醉较成功,麻醉深度合适,镇痛完善,肌松良好,对于高龄且合并症多的患者,辅助外周神经阻滞不失为比较明智的选择。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。
版权所有:珠海横琴杏林普康综合门诊有限公司 | 粤ICP备2023094852号
全部评论
本次住院的主要诊断是什么病呢?
学无止境,谢谢分享