【基本信息】女,39岁,干部
【发病原因】 入院后完善各项基本检查,排除手术禁忌,血常规、C-反应蛋白及血沉正常。肝肾功正常。凝血六项正常。 DR检查:单手指(正位,侧位):左手中指末节骨质局部结构欠规整,关节间隙正常,未见明显骨质增生征象。于住院后的第2天在局部麻醉下行左手中指血管球瘤切除术+拔甲术。术后给予甘油果糖氯化钠250ml,ivd** bid消肿,布洛芬缓释片 0.3 bid止痛。术后病理诊断:左手中指血管球瘤。术后第3天出院时:患者精神好,一般情况可,纳眠可,二便调,无头晕及头痛,无恶心及呕吐。患指伤口敷料清洁,无渗出,指端血运良好,今日自动出院。
【临床诊断】 入院后完善各项基本检查,排除手术禁忌,血常规、C-反应蛋白及血沉正常。肝肾功正常。凝血六项正常。 DR检查:单手指(正位,侧位):左手中指末节骨质局部结构欠规整,关节间隙正常,未见明显骨质增生征象。于住院后的第2天在局部麻醉下行左手中指血管球瘤切除术+拔甲术。术后给予甘油果糖氯化钠250ml,ivd** bid消肿,布洛芬缓释片 0.3 bid止痛。术后病理诊断:左手中指血管球瘤。术后第3天出院时:患者精神好,一般情况可,纳眠可,二便调,无头晕及头痛,无恶心及呕吐。患指伤口敷料清洁,无渗出,指端血运良好,今日自动出院。
【治疗方案】 入院后完善各项基本检查,排除手术禁忌,血常规、C-反应蛋白及血沉正常。肝肾功正常。凝血六项正常。 DR检查:单手指(正位,侧位):左手中指末节骨质局部结构欠规整,关节间隙正常,未见明显骨质增生征象。于住院后的第2天在局部麻醉下行左手中指血管球瘤切除术+拔甲术。术后给予甘油果糖氯化钠250ml,ivd** bid消肿,布洛芬缓释片 0.3 bid止痛。术后病理诊断:左手中指血管球瘤。术后第3天出院时:患者精神好,一般情况可,纳眠可,二便调,无头晕及头痛,无恶心及呕吐。患指伤口敷料清洁,无渗出,指端血运良好,今日自动出院。
【治疗结果】 入院后完善各项基本检查,排除手术禁忌,血常规、C-反应蛋白及血沉正常。肝肾功正常。凝血六项正常。 DR检查:单手指(正位,侧位):左手中指末节骨质局部结构欠规整,关节间隙正常,未见明显骨质增生征象。于住院后的第2天在局部麻醉下行左手中指血管球瘤切除术+拔甲术。术后给予甘油果糖氯化钠250ml,ivd** bid消肿,布洛芬缓释片 0.3 bid止痛。术后病理诊断:左手中指血管球瘤。术后第3天出院时:患者精神好,一般情况可,纳眠可,二便调,无头晕及头痛,无恶心及呕吐。患指伤口敷料清洁,无渗出,指端血运良好,今日自动出院。
【病案重点】 入院后完善各项基本检查,排除手术禁忌,血常规、C-反应蛋白及血沉正常。肝肾功正常。凝血六项正常。 DR检查:单手指(正位,侧位):左手中指末节骨质局部结构欠规整,关节间隙正常,未见明显骨质增生征象。于住院后的第2天在局部麻醉下行左手中指血管球瘤切除术+拔甲术。术后给予甘油果糖氯化钠250ml,ivd** bid消肿,布洛芬缓释片 0.3 bid止痛。术后病理诊断:左手中指血管球瘤。术后第3天出院时:患者精神好,一般情况可,纳眠可,二便调,无头晕及头痛,无恶心及呕吐。患指伤口敷料清洁,无渗出,指端血运良好,今日自动出院。
人工流产术后腹痛8小时加重2小时
神清,精神差,平车推入病房,急性病容,被动体位,查体合作,全身皮肤黏膜无黄染,未触及浅表淋巴结肿大,双侧瞳孔等大等圆,对光反射灵敏,颈软,心肺未闻及明显异常,腹肌紧张,全腹部压痛明显,伴反跳痛,肝脾肋下未及,移动性浊音(-),肠鸣音减弱,双肾区叩击痛,双下肢无水肿,活动自如,脊柱神经未见明显异常。
专科情况:腹肌紧张,全腹部压痛明显,伴反跳痛,肝脾肋下未及,移动性浊音(-),肠鸣音减弱,双肾区叩击痛,双下肢无水肿,活动自如,脊柱神经未见明显异常。
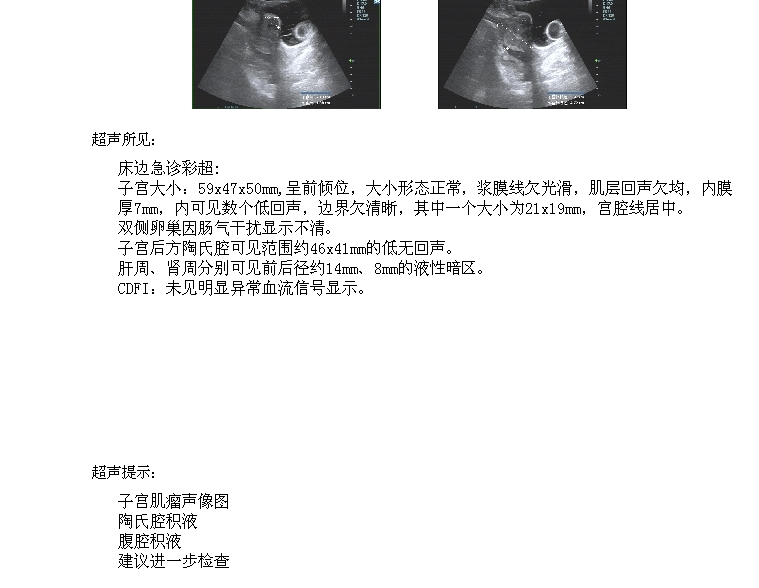
2020年04月14日本院腹部平片提示空腔脏器穿孔,建议进一步检查;腹部彩超提示陶氏腔积液 2020-04-15 血型鉴定:ABO红细胞定型 AB,
2020-04-15 01:40 凝血全套:凝血酶原时间 12.00 s、D-二聚体 0.45 mg/L, 血常规:白细胞 4.6×10^9、红细胞 2.03×10^12、血小板 76×10^9、红细胞压积 17.4 %、中性细胞比率 95.70 %
1.患者因“人工流产术后腹痛8小时加重2小时”入院,今日下午三点左右行“人流清宫术”;
2.入院体检:体温36.2℃,脉搏104次/分,呼吸24次/分,血 压120/80mmHg 神清,精神差,平车推入病房,急性病容,自动**,查体合作,全身皮肤黏膜无黄染,未触及浅表淋巴结肿大,双侧瞳孔等大等圆,对光反射灵敏,颈软,心肺未闻及明显异常,腹肌紧张,全腹部压痛明显,伴反跳痛,肝脾肋下未及,移动性浊音(-),肠鸣音减弱,双肾区叩击痛,双下肢无水肿,活动自如,脊柱神经未见明显异常。
3.急诊腹部平片提示空腔脏器穿孔,建议进一步检查;腹部彩超提示陶氏腔积液。血常规:白细胞 4.6×10^9、红细胞 2.03×10^12、血小板 76×10^9、红细胞压积 17.4 %、中性细胞比率 95.70 %。
1.需与急性阑尾炎鉴别,该病多有转移性右下腹部疼痛,可伴畏寒、发热、恶心、呕吐、腹泻等情况,体检:腹肌紧张,全腹部明显压痛及反跳痛,血常规、腹部B超及CT检查可提示,不能排除早期阑尾炎可能性;
2.粘连性肠梗阻病人多有腹腔手术、创伤或感染病史,可有多次肠粘连梗阻腹痛发作史,检查腹胀,局部出现压痛,肠鸣音亢进或出现气过水声,X线检查可出现液气平面。
诊疗计划:
1.完善相关检查,进一步明确诊断;
2.嘱患者禁食水,胃肠减压,持续导尿,完善术前准备工作,急诊行剖腹探查术;
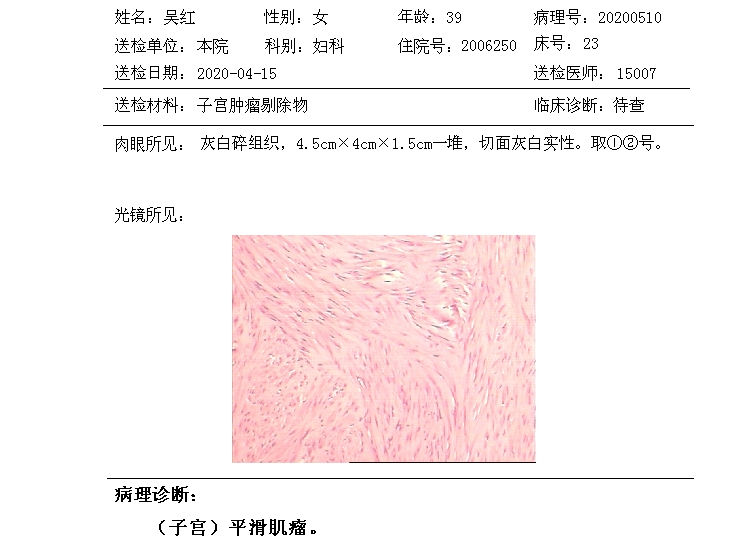
3.告病危,密切注意观察患者生命体征及病情变化情况。 普通外科首诊,排除新冠肺炎后入院,科主任排除空腔脏器穿孔,转妇科,妇科急行腔镜探查术,妇科主任请普外主任一同上台探查,普外主任拒绝。 麻醉方式:气管内插管全麻(气管插管+静吸复合全麻)。 腔镜手术简要经过:患者仰卧位于手术台上,麻醉成功后,常规消毒铺巾,于脐孔作长约1CM切口,气腹针穿刺进腹,CO2充气,压力13mmHg,10mm穿刺针穿刺进腹。 探查见:腹腔暗红色积血约600毫升,子宫稍大于正常,子宫前壁距底部约3厘米处,见一破口,直径约2厘米,可见活动性出血,切口旁见一肿瘤,直径约3厘米,双侧附件外观结构无明显异常,子宫、附件、大网膜、肠管、腹膜等腹腔脏器表面满布淡黄色炎性分泌物,局部呈颗粒状。因为子宫穿孔处与肿瘤相距较近难以缝合,与患者家属沟通后剔除子宫肿瘤,1-0可吸收线缝合创面,检查创面无明显渗血,生理盐水,甲硝唑注射液反复冲洗盆腔,普外主任仍拒绝上台探查是否有妇科以外脏器穿孔,遂结束手术,术毕创面置塞必妥2支,清点纱布器械无误。术毕尿色清亮约900毫升。术毕血压120/60mmHg,心律90次/分钟,氧饱和度100%。术后告病重,术后行头孢哌酮他唑巴坦及奥硝唑抗感染治及对症治疗,术后患者出现发热、体温最高达38.9℃,自2020-04-18晚出现腹泻,次数多,稀水样大便,便不尽感,术后腹胀对症处理无明显好转,2020-04-20后穹窿置引流管,引流液体多,淡黄色,辅助检查:血常规:白细胞 17.2×10^9/L、电解质:钾 2.72 mmol/L。经后穹窿切开引流,量多,内有沉淀物,上腹部症状有所改善,下腹部症状无明显改善,肠鸣音微弱直至完全消失,普外主任仍排除肠穿孔,更换抗生素为泰能仍效果欠佳,患者仍发热后请上级医院普外科教授会诊后建议直接剖腹探查术。术中诊断:人工流产术后 子宫穿孔修补术后 子宫肿瘤剔除术后 腹腔感染 弥漫性腹膜炎 回肠穿孔 贫血 低蛋白血症 低钾血症 代谢性碱中毒(低氯低钾性碱中毒) 麻醉方式:气管内插管全麻(气管插管+静吸复合全麻)常规监测外,术中监测IBP,呼末二氧化碳分压 。 手术简要经过: 气插全麻,膀胱截石位,常规消毒铺巾。取右侧经腹直肌纵行切口,长约15cm,依次切开皮肤皮下,肌层,逐层进腹。见:末端回肠、乙状结肠、直肠、子宫粘连伴脓胎。钝性分离末端回肠、乙状结肠、直肠、子宫粘连并清理脓胎及腹盆腔积液。距回盲部80CM处回肠破裂直径约2.5CM,近端小肠扩张,子宫体积稍大,可见缝线,周围可见脓胎,未见明显穿孔,余未见异常。修剪小肠破口创缘后细丝线纵行全层间断缝合后浆膜化,检查缝合处肠管通畅,无出血,血运良好。稀释后活力碘生理盐水反复冲洗腹腔盆腔,吸尽冲洗液后仔细检查各脏器,肝胆胰腺,胃,大肠等无异常。确切止血后,清点器械敷料无误后置入引流管2根于直肠子宫凹陷,固定引流管,清点器械及敷料无误后,术创喷洒赛必妥预防粘连,逐层缝合腹部切口。无菌敷料包扎,术后心电监测、吸氧、抗炎、护胃、护肝、补液、对症支持治疗。注意患者生命体征、各引流管引流通畅情况及患者**排气、排便情况。妇科转普通外科。经过抗炎(泰能0.5q6h,静滴三天。头孢噻肟钠2g静滴q12h+甲硝唑氯化钠100ml静滴bid)调节酸碱失衡电解质紊乱静脉营养(白蛋白,去白细胞红细胞,病毒灭活冰冻血浆,脂肪乳氨基酸葡萄糖等)及护胃(奥美拉唑40mg)对症处理18天,患者痊愈出院。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。
版权所有:珠海横琴杏林普康综合门诊有限公司 | 粤ICP备2023094852号
全部评论
受益匪浅,学习了,谢谢同行的分享。
学习了,受益匪浅。谢谢分享。
典型病例,已学习,临床有见
典型病历,临床也会出现,需要我们医护人员认真学习。
谢谢特案分享 引以为戒
学习了,受益匪浅,谢谢分享
受益了
典型的病历,学习了,谢谢分享
学习啦
病历非常典型,值得学习,医务人员需要不断的学习!
病历很典型,值得学习!
外科无条件帮忙了。医者仁心没有德不配位
经历过一模一样的病例,在了无条件帮忙
仔细,仔细,再仔细。
吸取教训
教训应吸取。
看了这篇文章,敬告广大医务工作者在工作中必须倍加小心。
值得学习!
此病例典型,值得我们行医者,以后深思熟虑
已学习,长知识,今后妇科医生要技术精湛,防止疏忽大意,造成不必要的痛苦,希望病人要到正规医院就诊。