【病案介绍】
主诉
患者男, 60 岁。
全身皮肤潮红 8 年。
现病史
8 年前无 明显诱因,患者面部红斑蔓延至全身,伴有瘙痒、脱 屑。5 年前查 WBC 11 ×109 /L,腹股沟淋巴结肿大, 诊断为“红皮病型银屑病”,予** 12 片/d( 逐渐 减量,维持 1 年) 、阿维 A、雷公藤等药物,有所好转。 1 年前皮疹加重,为进一步诊治收入本科。
既往史
患者既 往有 2 型糖尿病 5 年。
查体
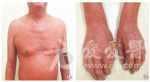
神清,系统检查无特 殊。皮肤科情况: 全身弥漫潮红斑,伴少量脱屑( 图 1a) ; 掌跖角化脱屑,指甲、趾甲增厚,部分毁损( 图 1b) ; 左下眼睑外翻。双侧腹股沟直径 2cm 肿大活 动淋巴结。
辅助检查
实验室检查: WBC 60. 46 × 109 /L↑,淋 巴 细 胞 35. 06 × 109 /L,外 周 血 异 型 淋 巴 细 胞 55. 00% ~ 62. 00%,幼稚细 胞 7. 00% ~ 10. 00%, Sézary 细胞 15. 00% ( 绝对计数: 9 000/mm3) ; 外周血流式: CD3 + CD4 + 97. 20%,CD3 + CD8 + 0. 30%, CD3 + CD7 + 3. 60%,以 CD3 + CD7 - 细胞设门: CD4 99%,CD8 0,CD45RA 5. 20%,CD45RO 93. 80%, TCRα/β 99. 50%; 骨髓涂片: 骨髓增生活跃,血片和 髓片中淋巴细胞分别占 71. 00% ↑和 26. 00% ↑,部 分淋巴细胞胞核可见切迹,凹陷; 骨髓流式: CD3 + CD4 + 95. 90%,CD3 + CD8 + 0. 60%,CD3 + CD7 + 2. 00%,以 CD3 + CD7 - 细胞设门: CD4 99. 70%,CD8 0,CD45RA 3. 10%,CD45RO 91. 10%,TCRα/β 91. 10%。皮损组织病理示: 真皮浅层附件及小血管 周围见较多异型淋巴细胞浸润( 图 2a) ,细胞体积中 等,核染色深,部分呈脑回状,核分裂相罕见,可见亲 表皮现象( 图 2b) 。免疫组织化学示: 肿瘤细胞 CD3 ( + ) , CD4( + ) ( 图 3) ,CD2( + ) ,CD7 ( + / - ) , CD8( -) ,CD5( +) ,MUM1( +) ,CD30( 个别细胞 +) ,Ki67( < 5% + ) ,AE1/AE3( - ) ,CD20( - ) ,CD56 ( - ) ,PGM-1( - ) 。皮肤 T 细胞受体( TCR) 基因重 排 TCRVγ1-8( + ) ,外周血和骨髓 TCRVγ1-11( - ) 。 系统评估: 血 β2-微球蛋白3 360μg/mL↑,乳酸脱氢 酶( LDH) 330IU/L↑; 胸腹盆 CT: 纵膈小淋巴结,后 腹膜未见肿大淋巴结; 浅表淋巴结 B 超: 腋窝右侧 之一: 29mm ×13mm,左侧之一: 28mm × 10mm,腹股 沟右侧之一: 66mm × 16mm,左侧之一: 29mm × 11mm,淋巴门结构可见。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。

全部评论