【基本信息】男,60岁,务农
【发病原因】病因不明
【临床诊断】1.双眼原发性开角型青光眼(OD 晚期; OS早期); 2.双眼老年性白内障; 3.双眼黄斑前膜;
【治疗方案】局部滴用润滑眼(地夸磷索钠滴眼液)、非甾体类眼液(溴芬酸钠滴眼液)、预防感染(左氧氟沙星滴眼液)及改善循环(可可碱滴射液)等对症治疗
【治疗结果】病情好转
【病案重点】双眼原发性开角型青光眼(OD 晚期; OS早期)
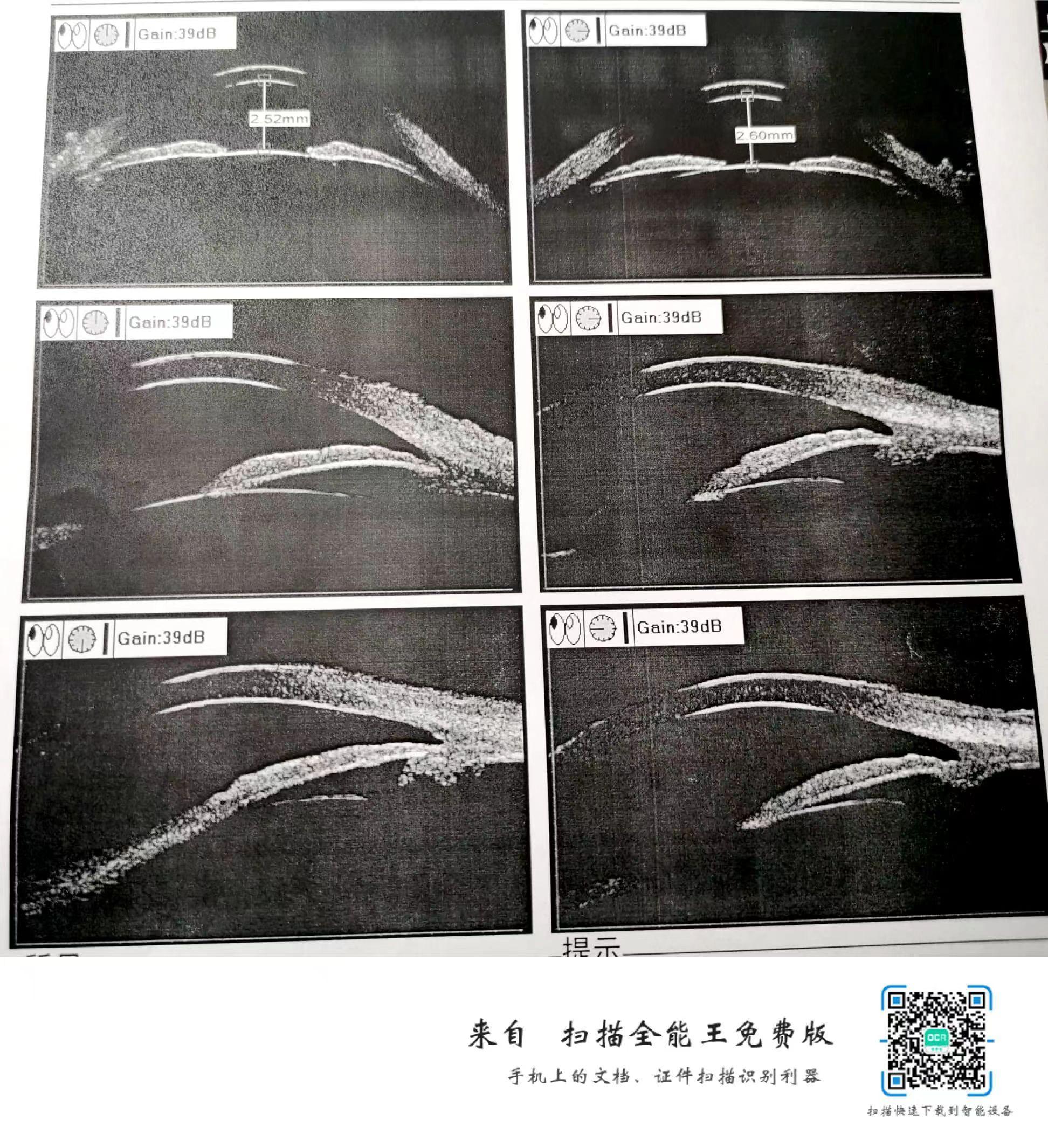
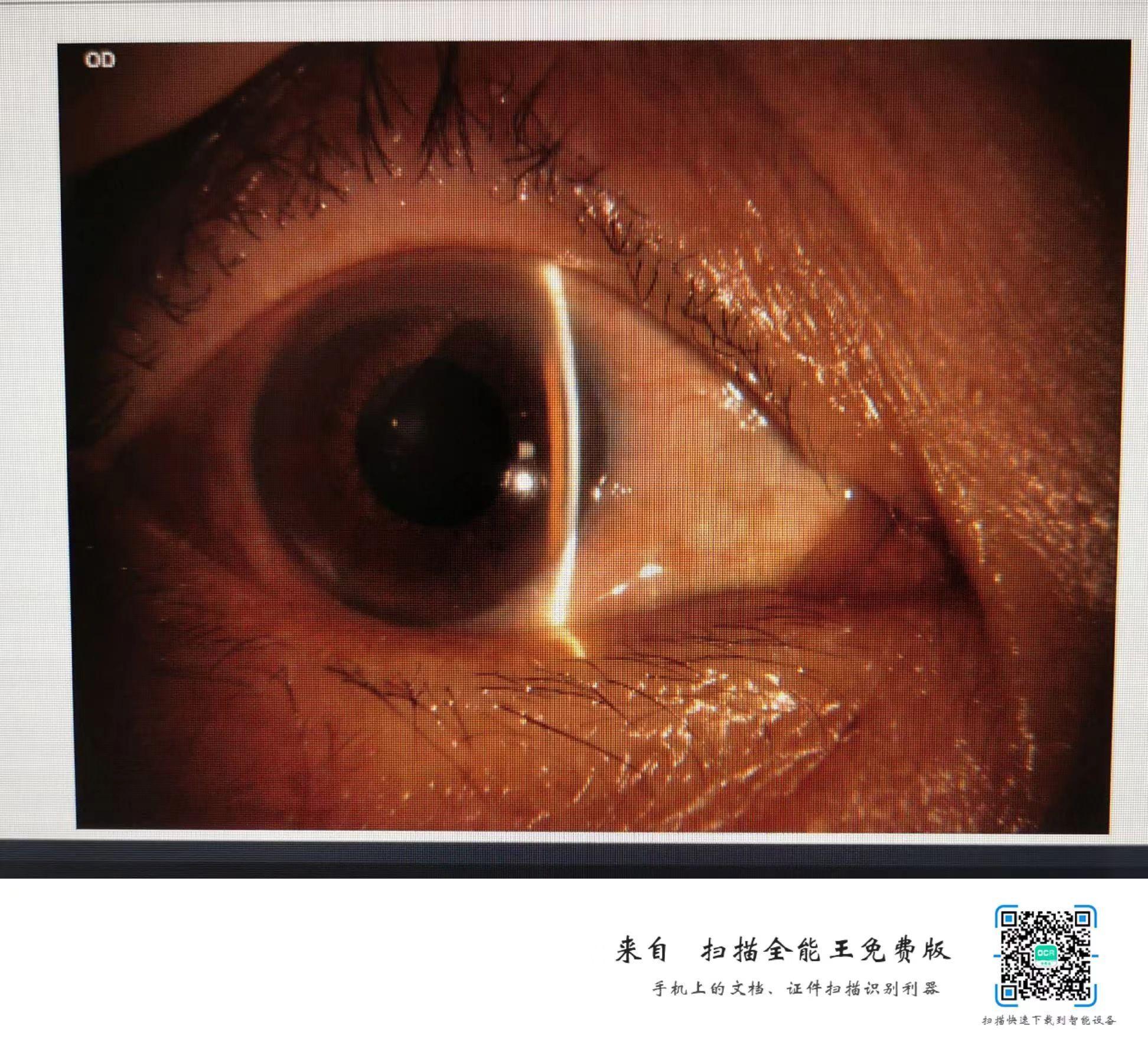
辅检:血常规:红细胞计数 4.06×10^12/L、血红蛋白 129.00 g/L、红细胞压积 37.90 %(加强营养,定期复查);心电图示:正常;数字化摄影(DR):胸部(正位):两肺未见明显实变。头颅MRI示:磁共振扫描MRI:颅脑(平扫):老年性脑改变;双侧侧脑室三角区异常信号,多考虑脉络丛黄色肉芽肿。鼻窦炎,鼻中隔偏曲。部分空泡蝶鞍。请结合临床;眼科检查:角膜内皮计数:OD 1927/mm2;OS 2311/mm2;右眼22.56mm,左眼22.56mm,B超:双眼玻璃体混浊,OCT:双眼黄斑前膜;双眼RNFL:OD 57μm;OS 93μm;UBM示:双眼房角开放;房角镜检查:OU W(开放);眼前段照相:双眼前房深度可; 扫描激光成相示:双眼视盘形态呈青光眼视盘改变;右眼C/D0.9,盘沿明显变窄; 左眼C/D0.4,盘沿正常;角膜地形图示:双眼角膜厚度:OD 548μm;OS 539μm; 电生理:双眼VEP、FERG振幅下降;24眼压监测:OD:16-33mmg;OS 11-26mmHg;
1.男性患者,60岁;
2.因“发现右眼眼痛、眼胀1年,再发加重1月”入院;
3.NCT:OD 32mmHg,OS 14mmHg;CACD:3CT;PACD:1CT;眼底检查:双眼视盘色淡,右眼C/D0.9,盘沿明显变窄; 左眼C/D0.
4.盘沿正常;
2022-9-24我院门诊右眼视野示:VFI:5.20%;MD:-27.78db;左眼假阳性率过高;双眼RNFL:OCT示:OD 57μm;OS 93μm; 2.双眼老年性白内障;1.男性患者,60岁;2.检查见,双眼晶状体混浊。
1.原发性闭角型青光眼,主要表现为房角狭窄,眼压升高,并出现视野及视功能相关损伤,需进一步结合眼前段结构及房角镜检查可排除。
2.正常眼压性青光眼;眼压及房角结构正常,出现相关视功能性损伤,可排除。
3.缺血性视神经病变及颅内占位可能;需进一步行头颅MRI检查排除相关危险因素评估。
1.完善相关检查(监测眼压、角膜地形图、视野、电生理、房角OCT及视神经OCT、UBM及房角镜检查)及相关生化检查(大、小便常规、肝、肾功能、血糖、电解质)、心电图、胸片;
2.进一步行头颅MRI排除缺血性视神经病变及颅内占位可能;
3.局部滴用润滑眼(地夸磷索钠滴眼液)、非甾体类眼液(溴芬酸钠滴眼液)、预防感染(左氧氟沙星滴眼液)及改善循环(可可碱滴射液)等治疗;
4.同时进一步行视野、电生理、OCT(房角、黄斑、视盘)、眼前段照相、扫描激光眼底照相,评价视盘形态功能及UBM、房角镜检查;行角膜地形图了解角膜厚度与眼压关系,并行角膜内皮镜检查、A/B检查,了解角膜内皮数量、眼轴及玻璃体情况;
5.治疗予以布林佐胺滴眼液 右眼 3次/日、卡替洛尔滴眼液 右眼 4次/日、酒石酸溴莫尼定滴眼液 右眼 3次/日、他氟前列腺素滴眼液 右眼 3次/日,行完善24小时眼压,结果示:24小时眼压监测:OD:16-33mmg;OS 11-26mmHg;
6.经积守治疗眼压控制差,同时患者合并晚期青光眼,常规治疗方案复合性小梁切除术,优点:属滤过性手术,经手术治疗,大多数患者眼压可得到明显控制;缺点:术后反应重及存在滤过性手术相关并发症;最终为患者选择MIGS手术(右眼房角切开术+前房成形术);优点:手术操作较简单,耗时较短,术后炎症反应轻,并发症较少;护理简单;
7.术后眼压控制可OD 10mmHg,术后1天出院,随诊观察3月眼压均控制在8-10mmHg左右,眼底未见其它异常,并且患者无其它不适,患者非常满意。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。
版权所有:珠海横琴杏林普康综合门诊有限公司 | 粤ICP备2023094852号
全部评论
谢谢分享
学习了