肠系膜动脉栓塞误诊为急性阑尾炎治疗分享1例
发布人:

阚文军外科-普通外科 主任医师
更新时间:2021-08-31 11:12
关注
病例摘要
【基本信息】男,53岁,农民
【发病原因】病因不明
【临床诊断】肠系膜动脉血栓形成+部分小肠坏死
【治疗方案】连硬外麻醉下行阑尾切除术+坏死小肠切除加肠吻合术
【治疗结果】病情好转
【病案重点】肠系膜动脉栓塞误诊为急性阑尾炎
【病案介绍】
主诉
男性,53岁,农民
转移性右下腹痛1天。
现病史
患者诉缘于1天前无明确诱因出现上腹部持续性疼痛,阵发性加剧,无他处放射,并出现腹胀,无发冷、发热,无恶心、呕吐,少量排气,未排便,无咳嗽、咳痰。5小时前疼痛转移至右下腹,固定,不向腰背部、会**放射,仍无发冷、发热,无心慌、气短,无尿频、尿急、尿痛及肉眼血尿,发病后未经处理,为求诊治而来我院,门诊查血、尿常规,阑尾、泌尿系B超后,以"急性阑尾炎"收入院。
既往史
既往体健,否认手术史、外伤史及药物过敏史,否认“肝炎”、“结核”等传染病接触史。
查体
T:36.5℃,P:98次/分,R:22次/分,BP:110/70mmHg
T:36.5℃,P:98次/分,R:22次/分,BP:110/70mmHg。发育正常,营养中等,神志清楚,表情痛苦,平车推入病区,查体合作。全身皮肤粘膜无苍白,无黄染,皮肤弹性正常,未见肝脏、蜘蛛痣。全身浅表淋巴结未触及肿大。头颅外形正常。结膜无苍白,巩膜无黄染,角膜无混浊,双侧瞳孔等大等圆,直径约3mm,眼球运动正常,光反射灵敏。耳廓外形正常,外耳道无异常分泌物,乳突无压痛,双侧听力粗测正常。鼻无畸形,鼻腔粘膜无充血、水肿,鼻中隔无偏曲,鼻翼无扇动,各副鼻窦无压痛。口唇红润,颊粘膜无溃疡、白斑,伸舌居中。咽后壁无红肿,悬雍垂居中,扁桃体无肿大,喉发音清晰。颈软,未见颈静脉怒张,颈动脉无异常搏动及杂音。气管居中,甲状腺无肿大。胸廓对称,无畸形。胸壁无静脉曲张,未及皮下气肿。胸式呼吸,呼吸运动双侧对称,肋间隙无增宽或变窄。语颤无异常,无捻发感及胸膜摩擦感。两肺叩诊清音。双肺呼吸音清,未闻及干湿性啰音,未闻及胸膜摩擦音。心前区无隆起,心尖搏动位于第五肋间左锁骨中线内侧1.5cm。无震颤及心包摩擦感。心浊音界无扩大。心律 98/分,律齐,各瓣膜区未闻及病理性杂音,未闻及心包摩擦音。无奇脉及大动脉枪击音。无水冲脉,毛细血管搏动征(-)。腹部见外科情况。外生殖器未见异常。脊柱无畸形,四肢关节活动正常。角膜反射、腹壁反射、膝腱反射、跟腱反射正常存在,病理反射未引出。外科情况:腹平坦,腹式呼吸减弱,腹壁静脉无曲张,未见肠型及蠕动波,脐周、右下腹压痛,轻度反跳痛、肌紧张,肝脾肋下未及,腹叩鼓音,移动性浊音阴性,双肾及输尿管走行区叩击痛阴性,肠鸣音2-4次/分,未闻及气过水声及金属音。
辅助检查
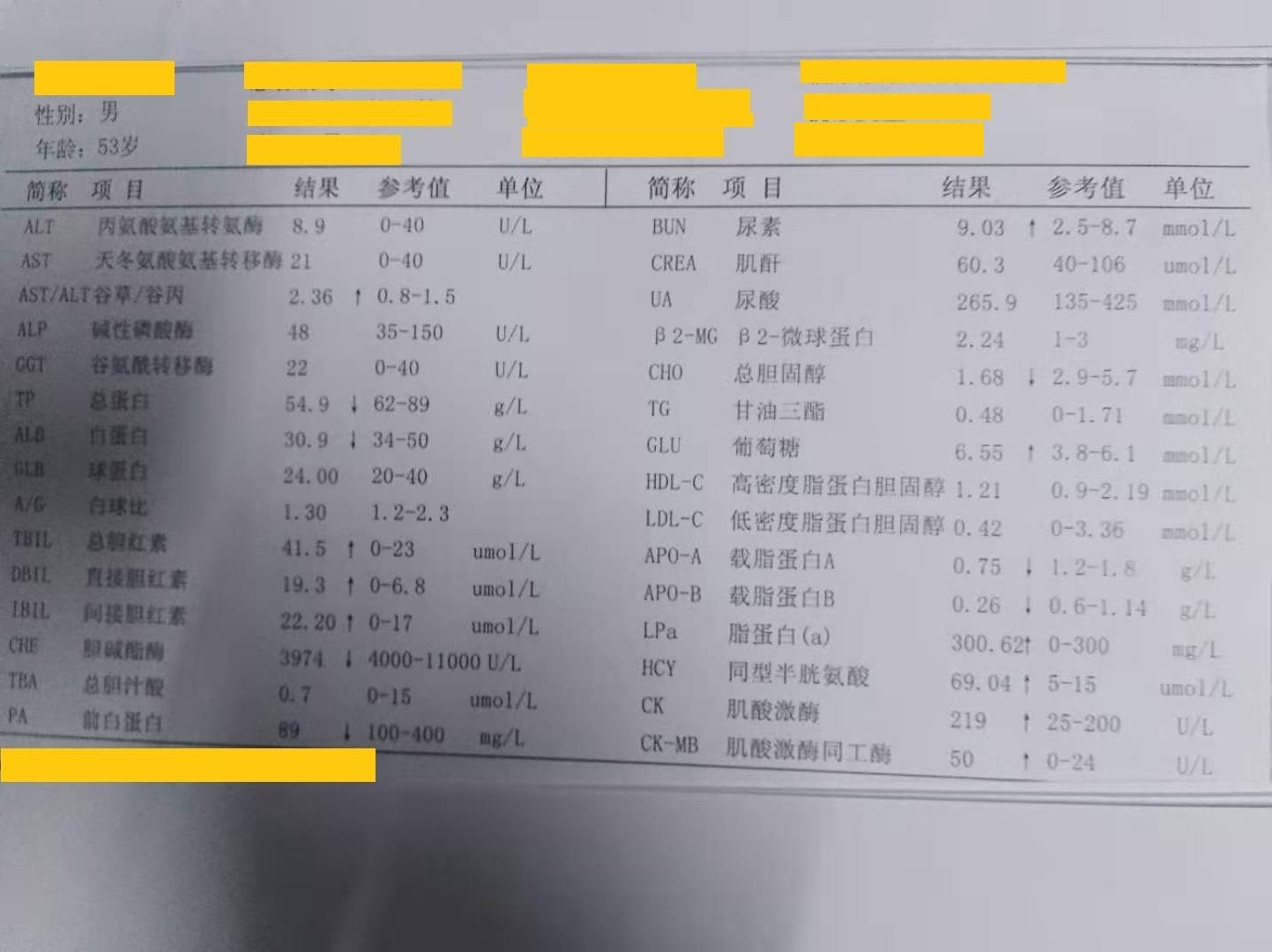
血常规示:白细胞18.41*10^9/L,中性粒细胞比率66.90%,淋巴细胞比率30.40%,中性粒细胞数12.31*10^9/L。SAA:213.65mg/L,生化回报示:CK:219U/L,CK-MB:50U/L,LDH:276U/L,HBDH:241U/L。B超示:阑尾区未见明显包块。
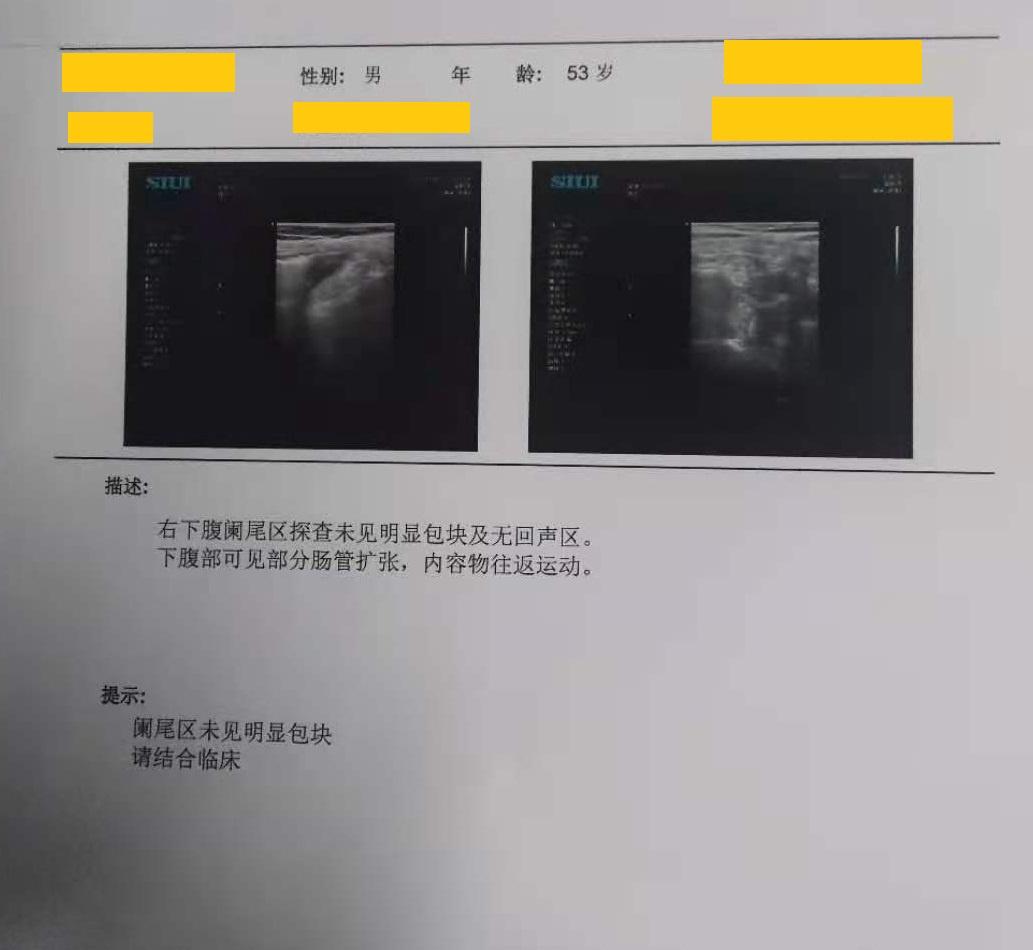
【诊治过程】
初步诊断
1.急性坏疽性阑尾炎
诊断依据
1.中年男性,急性病程;
2.患者1天前出现上腹部持续性疼痛,阵发性加剧,并出现腹胀,5小时前疼痛转移至右下腹,固定;
3.查体:腹平坦,脐周、右下腹压痛,轻度反跳痛、肌紧张,腹叩鼓音,移动性浊音阴性,肠鸣音2-4次/分;
鉴别诊断
1.上消化道穿孔:患者多有胃十二指肠溃疡病史,突发腹部刀割样剧痛,查体全腹压痛,反跳痛、肌紧张,立位腹平片见膈下游离气体即可明确诊断。本例患者1天前出现上腹部持续性疼痛,阵发性加剧,并出现腹胀,5小时前疼痛转移至右下腹,查体脐周、右下腹压痛,轻度反跳痛、肌紧张,腹叩鼓音,肠鸣音2-4次/分,可以鉴别。
2.急性坏死性胰腺炎:主要表现为上腹部持续性腹痛,恶心、呕吐,查体上腹部压痛,化验检查血尿淀粉酶增高,CT可见胰腺周围积液。本例患者上腹部持续性疼痛,阵发性加剧,并出现腹胀,5小时前疼痛转移至右下腹,查体脐周、右下腹压痛,轻度反跳痛、肌紧张,可以鉴别。
诊治经过
患者入院后完善各项检查,禁食水,积极术前准备,考虑大肠杆菌及混合菌感染,予注射用阿莫西林克拉维酸钾1.2克,加入0.9%氯化钠注射液100毫升,静点立即;甲硝唑注射液250毫升,静点立即。各项检查结果回报,无手术禁忌,于连硬外麻醉下行阑尾切除术。术中取右下腹麦氏切口,长约3.0cm,依次切开皮肤、皮下、腹外斜肌腱膜,钝性分离腹内斜肌,切开腹膜,见紫黑色肠管,改右下腹经腹直肌纵切口,长约10cm,依次切开腹壁各层,打开腹膜,见小肠部分坏死,长度2米左右,远端距回盲处约2米。术中诊断:肠系膜动脉血栓形成、小肠坏死,决定行坏死小肠切除加肠吻合术。于血运正常处肠管,V型向下切除肠系膜,肠系膜血管内可见大量血栓。置肠钳及大止血钳,切除坏死部分小肠。残端消毒,于肠系膜缘、对侧各置一牵引线。间断全层缝合后壁,内翻缝合前壁,外浆肌层包埋。缝合系膜裂孔,使其腹膜化。证实吻合通畅后。大量盐水冲洗腹腔。查无活动出血点。清点器械敷料无误,于盆腔置一胶管引流,从右下腹引出。逐层关闭两处切口。手术顺利,安返回房,术中出血约100毫升。术后禁食水,静脉输液,维持水电解质及酸碱平衡,考虑大肠杆菌及混合菌感染,予注射用阿莫西林克拉维酸钾1.2克,加入0.9%氯化钠注射液100毫升,静点日三次;甲硝唑注射液250毫升,静点日二次,病情逐渐缓解。
诊断结果
1.肠系膜动脉血栓形成,2.部分小肠坏死
【分析总结】
股骨颈骨折占髋部骨折的53%,是一种较为常见且潜在破坏性很大的损伤,由于血供较为脆弱,骨折不愈合及骨坏死发生率较高,对于股骨颈骨折的最佳治疗方案目前仍有争议,在临床上普遍对于65岁以上患者可考虑行关节置换手术,65岁以下患者可选择复位内固定手术治疗。股骨颈骨折的分型有很多种,在临床上常采用Garden分型,此种分型对于制定治疗方案和评估预后具有指导意义。对于Gardern I、II型骨折通常采取切开复位或者闭合复位内固定,常采用的固定方式有空心加压螺钉、DHS(动力髋钢板)、股骨颈锁定钢板等。对于III、IV型股骨颈骨折年轻患者可以先行复位固定,如果预后出现股骨头缺血性坏死可行人工髋关节置换。对于老年患者股骨颈骨折通常直接行人工髋关节置换,可以早期负重活动恢复正常生活,有助于减少术后并发症,延长寿命。年龄大、负重较少,身体条件较差患者还可以行创伤较小的人工股骨头置换手术,以提高生活质量,延长寿命。
该患者为Garden IV型股骨颈骨折,高龄(90岁)同时合并有高血压、冠心病、糖尿病等多种合并症,为高风险患者,手术风险大,经与麻醉科、循环科等科室研究讨论后,手术方式确定选择人工股骨头置换,此种手术方式可以有效降低手术风险,减少术中及术后并发症的发生概率,尽早恢复患者功能,延长寿命。同时对于髋部骨折患者要注意预防下肢深静脉血栓的发生,术后可给予低分子肝素钠皮下注射1周或者口服利伐沙班片5周预防下肢深静脉血栓的发生。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。


全部评论
分析总结与本病例无关,张冠李戴了?
鉴别诊断超声没有发现异常,可以排除坏疽性阑尾炎和化脓性阑尾炎,临床症状发热应高热,右下腹反跳痛严重,以上均是阑尾化脓坏疽的诊断要点。