【基本信息】女,35岁,教师
【发病原因】病因不明
【临床诊断】1.胎盘植入 2.经剖宫产术分娩(孕5产2宫内妊娠38周LSA单活婴) 3.臀先露(混合臀先露) 4.妊娠合并子宫瘢痕 5.胎儿脐血流异常 6.妊娠合并盆腔粘连 7.脐带绕颈(一周) 8.高龄经产妇妊娠监督
【治疗方案】剖宫产
【治疗结果】病情好转
【病案重点】胎盘植入
停经37+4周,反复脐血流异常9天。
发育正常,营养良好,正常面容,表情自如,自动体位,神志清楚,精神状态良好,语音清晰,查体合作,对答切题。全身皮肤黏膜无黄染,无皮疹、皮下出血,无皮下结节、瘢痕,毛发分布正常,皮下无水肿,无肝脏、蜘蛛痣。全身浅表淋巴结无肿大。头颅无畸形、压痛、包块、无眼睑水肿,结膜未见异常,眼球运动未见异常,巩膜无黄染,瞳孔等大等圆,直径约3mm,对光反射灵敏,外耳道无异常分泌物,乳突区无压痛。外鼻无畸形,鼻通气畅,鼻翼无扇动,两侧副鼻窦区无压痛。口唇无发绀,口腔粘膜未见异常。伸舌无偏斜、震颤,齿龈未见异常,咽部粘膜未见异常,扁桃体无肿大。颈软无抵抗,气管居中,颈动脉搏动未见异常,颈静脉无怒张,肝颈静脉回流征阴性,甲状腺无肿大,无压痛、震颤、血管杂音。胸廓未见异常,胸骨无压痛,乳头正常对称。呼吸运动未见异常,肋间隙未见异常,语颤未见异常。叩诊清音,呼吸规整,双肺呼吸音清晰,双侧肺未闻及干、湿性啰音,无胸膜摩擦音。心前区无隆起,心尖搏动未见异常,心浊音界未见异常,心律84次/分,律齐,各瓣膜听诊区未闻及病理性杂音,无心包摩擦音。腹膨隆,无腹壁静脉曲张,腹部柔软,无压痛、反跳痛,腹部无包块。肝脏肋下未触及,脾脏肋下未触及,Murphy氏征阴性,肝区无叩击痛,肾区无叩击痛,无移动性浊音。肠鸣音未见异常,4次/分。脊柱正常生理弯曲,四肢活动自如,无畸形、下肢静脉曲张、杵状指(趾),关节未见异常,双下肢无浮肿。四肢肌力、肌张力正常,生理反射正常,病理反射未引出。
专科情况:宫底高度30.0cm,腹围95.0cm,估计胎儿大小3100.00g,胎方位左骶前(LSA),宫缩无,先露臀,未衔接,胎心音140次/分。阴检未行,胎膜未破。
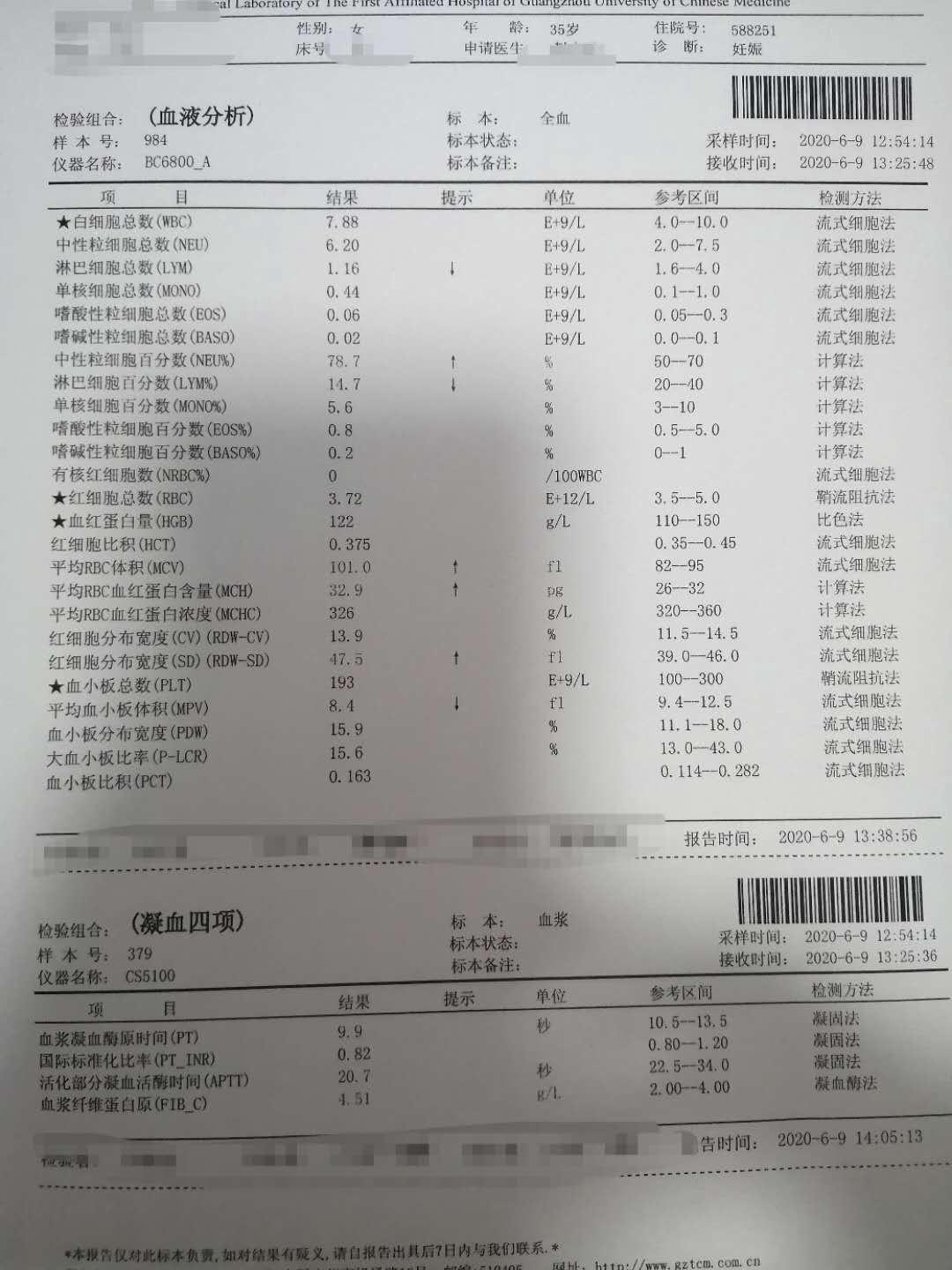
血分析、尿分析、凝血四项、肝功两项、TBA均无明显异常。地贫检查正常、G-6-PD正常。TRUST阴性、HCV阴性, 无创产前DNA筛查:21-三体综合征:低风险,18-三体:低风险,13-三体:低风险。 糖耐量试验:4.62-6.41-5.40mmol/L。 2020年06月05日本院二维彩超:宫内妊娠,单活胎,臀位,胎儿AC、FL测值小于孕周,胎儿脐动脉血流频谱测值增高,胎儿超声四项生物物理评分8分(BPD87mm,HC320mm,AC303mm,FL65mm,AFV43mm,AFI103mm,胎盘位于后壁,厚32mm,成熟度II度,S/D 2.86-3.10,胎儿估重2424g+/-354g)。
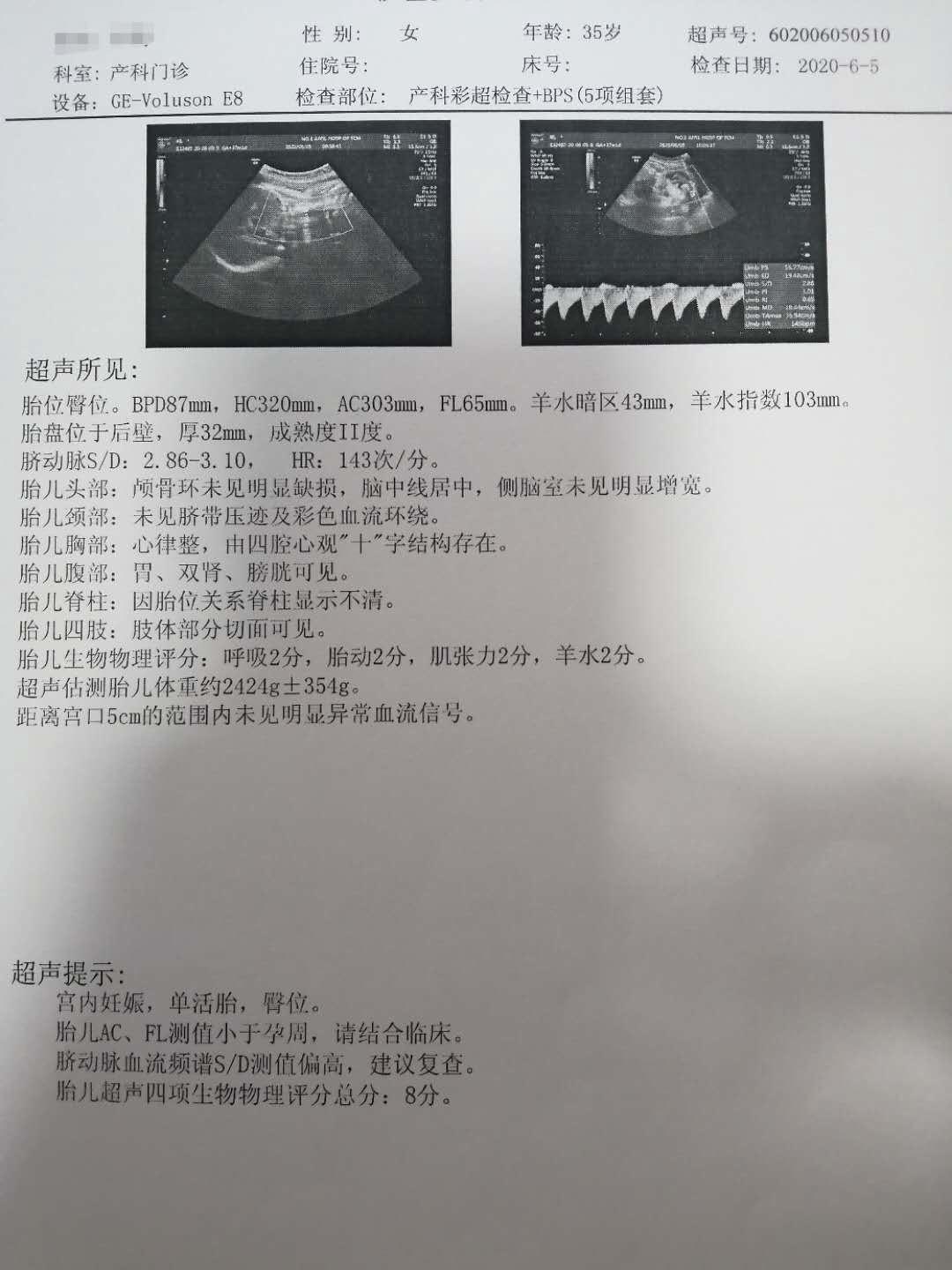
1.胎儿脐血流异常,臀先露:2020年06月05日本院二维彩超:宫内妊娠,单活胎,臀位,胎儿AC、FL测值小于孕周,胎儿脐动脉血流频谱测值增高,胎儿超声四项生物物理评分8分(BPD87mm,HC320mm,AC303mm,FL65mm,AFV43mm,AFI103mm,胎盘位于后壁,厚32mm,成熟度II度,S/D 2.86-3.10,胎儿估重2424g+/-354g)。
2.妊娠合并子宫瘢痕、高龄经产妇妊娠监督:年龄35岁,既往剖宫产一次。
1.此患者因再次怀孕,入院要求剖宫产,住院之前行彩超检查未见明显异常,但是术中发现有胎盘植入现象,这常常是属于胎盘植入的第一种情况叫做胎盘粘连,表现为胎盘绒毛粘附于子宫肌层表面,于胎盘黏连的程度不重,可以进行徒手剥离,但是剥离之后不排除仍有胎盘残留可能性,另外两种,一个叫胎盘植入,是指胎盘绒毛深入子宫肌层胎盘植入,行彩超可以在孕期见到;另外一种叫做穿透性的胎盘植入,是指胎盘绒毛穿过子宫肌层到达或者超过子宫浆膜层。
2.在临床中,我们需要注意以下人群是胎盘植入的高危人群,如前置胎盘、做过剖宫产手术、子宫肌瘤剔除术史、子宫穿孔史、曾经有过胎盘植入的情况、多次流产史、年龄超过35岁的孕妇,而此患者是属于之前做过剖宫产手术的,属于高危人群,做彩超时需要特别关注胎盘情况。
3.对于此患者是术中发现的,如果植入较深,必要时可以保留胎盘;如果出现大面积的植入,可以进行子宫切除;此患者只是出现胎盘黏连,可以进行胎盘剥离,然后缝扎止血即可。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。
版权所有:珠海横琴杏林普康综合门诊有限公司 | 粤ICP备2023094852号
全部评论
学习了,受益匪浅
病历写的完美。治疗方案很好。谢谢分享
病历写的完美。治疗方案很好。谢谢分享
谢谢分享。病历写的完美。治疗方案很好。分析的透彻
病历写的完美治疗方案很好。谢谢分享
病历写的完美。治疗方案很好。分析的透彻。
应减少宫腔操作史
学习了
学习了,谢谢分享。
学习了。病历写的完整。谢谢分享
学习了,谢谢分享。
学习了 谢谢特案分享
学习了,谢谢分享。
学习了
谢谢分享,很受用。
学习了,谢谢分享。
谢谢特案分享
学习了
学习了,谢谢分享。
学习了