【基本信息】女,65岁,农民
【发病原因】病因不明
【临床诊断】肝硬化失代偿 慢性病毒性肝炎 丙型 自发性细菌性腹膜炎 高血压病
【治疗方案】予抗生素治疗,联合输注白蛋白。其他护胃护肝等对症治疗
【治疗结果】病情好转
【病案重点】丙肝肝硬化失代偿
乏力、纳差、腹胀、尿少伴胃胀不适一周
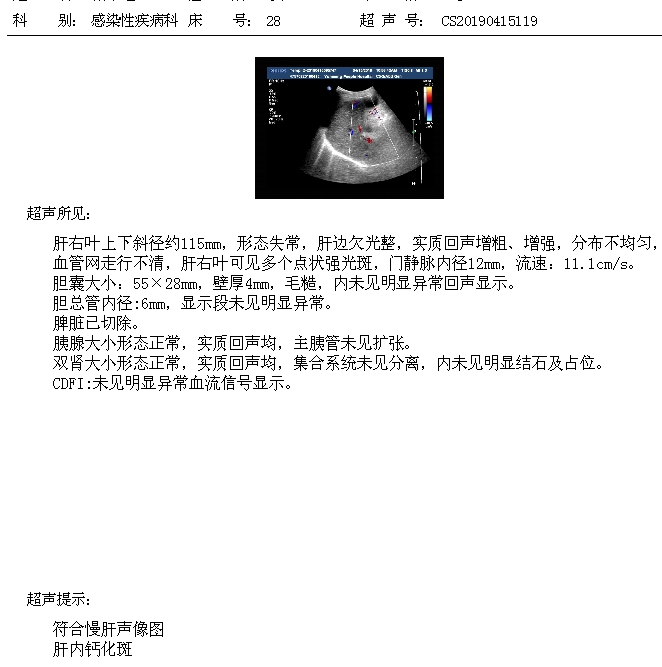
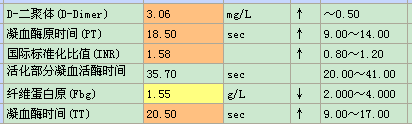
门诊资料: 2019.04.15(本院)彩超:慢肝声像图,腹水,(2019-05-23)肝肾糖电解质:总胆红素 22.1 umol/L↑、直接胆红素 9.2 umol/L↑、间接胆红素 12.9 umol/L、总胆汁酸 75.5 umol/L↑、谷草转氨酶 32 U/L、谷丙转氨酶 6 U/L↓、谷草/谷丙 5.3 ↑、总蛋白 59.8 g/L↓、白蛋白 25.3 g/L↓、球蛋白 34.5 g/L、白球比 0.7 ↓、血清前白蛋白 44 mg/l↓、碱性磷酸酶 127 U/L、谷氨酰转移酶 31 U/L、血清5′核苷酸酶测定 8 U/L、尿素 4.5 mmol/L、肌酐 51.9 umol/L、二氧化碳结合率 23.2 mmol/L、尿酸 358 umol/L↑、β2微球蛋白 2.2 mg/L、葡萄糖测定(酶法)-门诊 4.30 mmol/L、钾 3.63 mmol/L、钠 139.8 mmol/L、氯 106.4 mmol/L、钙元素测定 2.28 mmol/L、镁元素测定 0.70 mmol/L↓、磷 1.09 mmol/L、C-反应蛋白(CRP) 0.5 mg/L。血常规血红蛋白低。 (2019-06-01)肝肾糖电解质,心肌酶谱测定:总胆红素 26.4 umol/L↑、直接胆红素 11.5 umol/L↑、间接胆红素 14.9 umol/L、总胆汁酸 72.7 umol/L↑、谷草转氨酶 26 U/L、谷丙转氨酶 9 U/L、谷草/谷丙 2.9 ↑、总蛋白 63.2 g/L↓、白蛋白 26.9 g/L↓、球蛋白 36.3 g/L、白球比 0.7 ↓、血清前白蛋白 40 mg/l↓、碱性磷酸酶 106 U/L、谷氨酰转移酶 29 U/L、血清5′核苷酸酶测定 6 U/L、尿素 6.1 mmol/L、肌酐 56.3 umol/L、二氧化碳结合率 22.0 mmol/L、尿酸 336 umol/L、β2微球蛋白 1.7 mg/L、葡萄糖测定(酶法)-门诊 5.02 mmol/L、血清乳酸脱氢酶 267 U/L↑、羟丁酸脱氢酶 220 U/L↑、肌酸激酶 43 U/L、肌酸激酶-MB酶 17 U/L、钾 3.40 mmol/L↓、钠 139.5 mmol/L、氯 104.2 mmol/L、钙元素测定 2.19 mmol/L、镁元素测定 0.53 mmol/L↓、磷 1.01 mmol/L、C-反应蛋白(CRP) 5.4 mg/L,PT延长,(2019-06-01)全血细胞计数+五分类:白细胞 7.7 10^9/L、红细胞 2.56 10^12/L↓、血红蛋白 78 g/L↓、血小板 219 10^9/L、红细胞压积 24.1 %↓、平均血小板体积 12.3 fL、血小板压积 0.27 %、红细胞平均体积 94.0 fL,尿常规及心梗三项:正常,(2019-06-02)尿常规检查:胆红素 Neg 0 umol/L、酮体 Neg 0 umol/L、** 0 /uL、潜血 Neg 0 Cel/uL cell/uL、白细胞 +- 15 Cel/uL cell/uL异常、维生素C Neg 0 mmol/L、白细胞团 0 /uL、镜检红细胞 6 /uL、镜检白细胞 104 /uL↑、透明管型 0 /LPF、病理管型 0 /LPF、酵母 0 /uL、粘液丝 1 /uL,(2019-06-03)甲状腺功能(三项)+AFP+CEA:游离三碘甲状原氨酸 1.83 pmol/L↓、游离甲状腺素 21.90 pmol/L↑、促甲状腺素 3.32 u IU/ml、甲胎蛋白AFP 3.8 ng/ml、癌胚抗原CEA 4.2 ng/ml,(2019-06-11)肝肾糖电解质,心肌酶谱测定:总胆红素 26.9 umol/L↑、直接胆红素 9.7 umol/L↑、间接胆红素 17.2 umol/L↑、总胆汁酸 64.7 umol/L↑、谷草转氨酶 29 U/L、谷丙转氨酶 12 U/L、谷草/谷丙 2.4 ↑、总蛋白 62.4 g/L↓、白蛋白 28.4 g/L↓、球蛋白 34.0 g/L、白球比 0.8 ↓、血清前白蛋白 78 mg/l↓、碱性磷酸酶 146 U/L↑、谷氨酰转移酶 36 U/L、血清5′核苷酸酶测定 9 U/L、尿素 6.2 mmol/L、肌酐 45.8 umol/L、二氧化碳结合率 23.9 mmol/L、尿酸 271 umol/L、β2微球蛋白 2.2 mg/L、葡萄糖测定(酶法)-门诊 8.48 mmol/L↑、血清乳酸脱氢酶 276 U/L↑、羟丁酸脱氢酶 227 U/L↑、肌酸激酶 50 U/L、肌酸激酶-MB酶 26 U/L↑、钾 3.18 mmol/L↓、钠 140.3 mmol/L、氯 99.5 mmol/L、钙元素测定 2.33 mmol/L、镁元素测定 0.74 mmol/L↓、磷 1.13 mmol/L、C-反应蛋白(CRP) 0.9 mg/L,血常规尚可。 心电图正常,余结果见涂片。
根据病史临床表现实验室检查辅助检查可诊断,失代偿期肝硬化诊断并不困难。依据下列各点可作出临床诊断。
1.病史:有"***史"史及"丙肝肝硬化"多年。
2.有肝功能减退和门静脉高压的临床表现。
3.肝功能试验有血清白蛋白下降,血清胆红素升高及凝血酶原时间延长等指标提示肝功能失代偿。
4.B超或者CT提示肝硬化以及内镜发现食管胃底静脉曲张。 肝活检见假小叶形成是诊断本病的金标准,必要时肝穿刺活检可获确诊。
1.肝脾肿大的鉴别诊断:需与其他原因所致的疾病鉴别,如疟疾,白血病,霍奇金病,血吸虫及黑热病等,疟疾有反复发作史,血中可查到疟原虫,慢性粒细胞性白血病末梢血白细胞可达10×109/L以上,分类中有幼稚粒细胞,骨髓检查可确诊,霍奇金病常伴淋巴结肿大,依靠淋巴结活检可确诊,黑热病在我国已少见,偶有个别病例,不规则发热,鼻出血,牙龈出血,贫血及末梢血白细胞显著减少(3.0×109/L以下),骨髓检查或脾穿刺可找到利杜体,血吸虫病有反复疫水接触史,血吸虫环卵试验,血吸虫补体结合试验及皮肤试验等检查为阳性,直肠黏膜活检可找到血吸虫卵,可做粪便孵化试验。
2.腹水的鉴别诊断:
(1)结核性腹膜炎:肝硬化腹水初起,且进展较快时,可有腹部胀痛,触诊有压痛,需与结核性腹膜炎鉴别,后者有结核中毒症状,腹部可有柔韧感,压痛及反跳痛,症状及体征持续不退,腹水性质为渗出液,极少数可为血性腹水。
(2)癌性腹膜炎:腹腔脏器的癌瘤可转移至腹膜而产生腹水,年龄在40岁以上,起病快发展迅速,腹水可呈血性,腹水中可找到癌细胞。
(3)卵巢癌:特别是假黏液性囊性癌,常以慢性腹水为临床表现,病情进展缓慢,腹水呈漏出液,有时造成诊断困难,妇科及腹腔镜检查有助于诊断。
(4)缩窄性心包炎:可有大量腹水,易误诊为肝硬化,但静脉压升高,颈静脉怒张,肝大明显,有奇脉,心音强,脉压小等表现可资鉴别。 (5)巨大肾盂积水及卵巢囊肿:较少见,无移动性浊音,无肝病表现,前者肾盂造影,后者妇科检查可助诊断。
3.肝硬化并发症的鉴别诊断:如消化道出血、肝性脑病、肝肾综合征等据各自疾病的临床特点及相关辅检可以鉴别。
1.完善相关辅检:如常规,肝肾功能,AFP,彩超等。
2.护肝保肝护胃治疗:如促肝细胞生长素等。
3.抗炎利尿治疗:如速尿等。
4.告病重。 入院后,完善相关辅检后,一般治疗给予休息高热量高蛋白和维生素丰富易消化食物,支持疗法,静脉输液纠正水电失衡,输注白蛋白。腹水治疗给予限制钠和水的摄入,给予利尿剂**螺内酯,每周定期输注白蛋白,提高血浆胶体渗透压促进腹水消退,对于SBP给予抗生素治疗,联合输注白蛋白。其他护胃护肝治疗,21天后患者腹水消失,要求出院。出院情况:患者稍感乏力及腹胀,无明显胃胀不适,稍感腰痛不适,轻微咳嗽,饮食一般,无恶心及呕吐,尿量可。PE:神清,心肺无明显异常发现,腹膨隆,左侧肋缘下有一长约20CM的手术疤痕,腹部压痛(-),反跳痛(-),胆囊:未触及 ,肝脏未触及 ,脾已摘除,剑突下压痛(+),腹水征(-)。肝浊音界存在 ,肝区有叩击痛。
出院医嘱:
1.嘱患者注意饮食,继续护肝利尿治疗等。
2.定期复查肝肾功能、血常规、电解质、彩超等。
3.不适随诊。
1.这是一例丙肝肝硬化失代偿期的病例。
2.肝硬化是临床常见的慢性进行性肝病,由一种或多种病因长期或反复作用形成的弥漫性肝损害。病理组织学上有广泛的肝细胞坏死、残存肝细胞结节性再生,结缔组织增生与纤维隔形成,导致肝小叶结构破坏和假小叶形成,肝脏逐渐变形,变硬而发展为肝硬化,是各种慢性肝病发展的晚期阶段。临床上以肝功能损害和门脉高压症为主要表现,并有多系统受累,晚期常出现上消化道出血,肝性脑病,继发性感染等并发症。 根据临床表现和肝功能情况可将肝硬化分为代偿期与失代偿期。失代偿期(晚期):表现肝硬化的各种症状及体征,常有各种并发症出现,如腹水,呕血,黄疸,肝性脑病等,肝功能检查呈现明显异常,多见于大结节性肝硬化,病变持续进展,而因肝功能衰竭告终。
3.本病例由于80年代在我县血站进行有偿献血罹患丙肝,经济拮据未实施有效抗病毒治疗,导致病情恶化,呈现慢性丙肝——肝硬化失代偿,2011年因门静脉高压脾功能亢进实施脾脏切除术。 4.本病治疗分为一般治疗、抗纤维化治疗(抗病毒)、腹水治疗及并发症治疗,本例因失代偿,多难以耐受抗纤维化治疗中干扰素治疗的不良反应,有条件应行肝脏移植术,也可考虑中医药治疗肝硬化,一般常用活血化瘀药为主,按病情辨证施治。合并自发性细菌性腹膜炎常迅速加重肝损害诱发HRS肝性脑病等严重并发症,故应早诊早治,给予抗生素及输注白蛋白,对于SBP的预防:急性曲张静脉出血或腹水蛋白低于1g/L为其高危因素,宜予喹诺酮类药物口服或者静脉用药。
5.本病预后与病因、肝功能代偿程度及并发症有关,本例较差,死亡原因常为肝性脑病、肝肾综合征、食管胃底静脉曲张破裂出血等。肝移植的开展已明显改善了肝硬化患者的预后。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。
版权所有:珠海横琴杏林普康综合门诊有限公司 | 粤ICP备2023094852号
全部评论
受益匪浅,值得我们大家好好学习。长见识。
受益匪浅,值得我们大家好好学习。长见识。
丙肝患者建议早期抗病毒药物治疗,是可以治愈的!
陈虎: 丙肝是慢性肝炎,要通过正规抗病毒治疗才能控制病情。