【病案介绍】
主诉
患者,男,14岁
因“双侧头颈部多发性淋巴结肿大5天,伴发热咽痛2天”入院。
现病史
患者于5天前无意中发现双侧颈上部肿胀、疼痛,2天前出现反复发热,最高体温可达39.5℃,伴鼻塞、咽痛于2014年8月19日来南方医科大学附属南海医院口腔科门诊就诊,给予“头孢呋辛钠、奥硝唑”抗感染治疗,肿痛有所缓解,停止用药症状反复加重,且肿胀蔓延至颌下区,入院前血常规:WBC14.63×109/L,NEUR23.5%,LYMR66.4%。
既往史
否认既往其他病史、药物及食物过敏史,否认与禽类等接触史。
查体
双侧颌下区、颈上部肿胀,以右颌下区为重,皮肤稍红,皮温正常;双侧耳周、颌下、左侧胸锁乳突肌表面及右侧前后缘可及多个肿大淋巴结,大小约1.0 cm×(0.5~1.5 cm),触痛(+),可活动,边界清。双侧扁桃体Ⅱ度肿大,表面黄白色假膜覆盖,咽后壁黏膜充血,全身皮肤巩膜无黄染苍白,无皮疹。
辅助检查
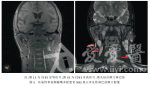
患者入院后复查血常规:WBC14.45×109/L,NEUR28.2%,LYMR56.7%;PCT0.17ng/ml;肝肾功能:ALT337U/L,AST146U/L;外周血检查提示异常淋巴细胞占15%EBV-IgM(-);磁共振成像(MRI)示:双侧扁桃体肿大,双侧颈深部、枕部、耳后、颌下及双侧锁骨上窝多发肿大淋巴结(图1);腹部彩色B超:未见明显异常。初步诊断为急性传染性单核细胞增多症。
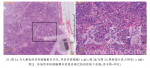
1周行左颈部淋巴结切除活检病理(图2)示:较多免疫母样细胞散在存在,伴较多浆细胞,符合淋巴结反应性增生;免疫组化:CD21滤泡树突细胞(+)、CD3滤泡间区细胞(+)、CD20滤泡细胞(+)、CD30少数细胞(+)、Ki-67髓质区及副皮质区约50%(+)。原位杂交:EBERs散在细胞<5%(+),结果考虑病毒感染。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。
全部评论