【病案介绍】
主诉
例1 男,53岁。
例2 男,69岁。
例3 男,69岁。
例1 因“左手麻木5 d”于2012年5月18日入院。
例2 因“左侧肢体麻木、无力4 d,Ⅱ重1 d”于2013年1月30日入院。
例3 因“头晕伴右上肢麻木2 d,言语不清1 d”于2013年2月7日入院。
现病史
例1 患者于5 d前晨起时突发左手尺侧两指麻木感,无明显力弱、头晕、头痛,无言语不清、饮水呛咳等。
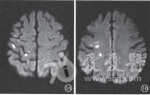
发病2 d时至我院门诊行头颅MRI检查,DWI可见右侧顶叶点状高信号影,新发脑梗死可能(图1)。予抗血小板、营养神经药治疗,为进一步诊治入院。
例2 患者于4 d前休息时出现左手食指、中指麻木、无力,呈持续性。于1d前下午出现左上肢抬举费力,不能持物,左下肢了弱,言语欠清,反应变慢,遂至本院就诊。
例3 患者于2 d前忙息时突发头晕伴右手尺侧三指麻木,无明显肢体力弱,无饮水呛咳、吞咽困难,无视物旋转、意识障碍,外院诊断为“颈椎病”,未予特殊处理。于1 d前出现言语不清,表达差,可部分理解他人意思,遂至本院就诊。
既往史
例1 既往有高血压病、颈椎病史多年。
例2 既往有2型糖尿病史,未规律服药。
例3 既往血压、血糖、血脂均升高,且未服药控制。
查体
例1 血压160/110 mmHg(1 mmHg=0.133 kPa),神清,脑神经(一),四肢肌力、肌张力正常,左上肢腱反射亢进,余肢体腱反射活跃,双侧Babinski征(一),左手尺侧两指痛觉减退。
例2 血压130/90 mmHg,神清,左鼻唇沟浅,伸舌左偏。左侧上、下肢肌力Ⅳ级,左侧Chaddock征(+),双侧痛觉无异常。
例3 血压130/90 mmHg,神清,混合性失语。脑神经(一),四肢肌力V级,肌张力正常,左侧Babinski征(+),感觉检查不合作。
辅助检查
例1 血、尿、便常规及血沉、肝肾功能、电解质、糖化血红蛋白均正常,高密度脂蛋白(HDL)0.75 mmoL/L,低密度脂蛋白(LDL)1.32mmol/L,同型半胱氨酸(Hcy)34.9 μmoL/L,乙肝表面抗原(HBsAg)、丙肝抗体、人类免疫缺陷病毒(HIV)抗体、梅毒快速血浆反应素环状卡片试验(RPR)均(一)。
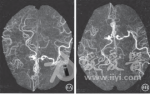
头颈部CTA检查示右侧颈内动脉起始处重度狭窄,右侧颈内动脉明显纤细,右侧大脑中动脉A1段纤细,分支较左侧多(图2)。颈部血管超声示双侧颈动脉系统动脉硬化伴斑块形成,见多发附壁中高及强回声团块,最大位于左颈总匀脉中部,约30.3 mm×5.8 mm,双侧颈内动脉中度廷窄;右侧锁骨下动脉起始段斑块形成,可见8.4 mm×3.5 mm强回声附壁斑块。左上肢神经传导速芝检测在正常范围,F波、H反射正常。超声心动图陆见明显异常。
例2 血、尿、便常规及肝肾功能、电解质、Hey、凝血功能均正常,LDL 2.61 mmol/L,HBsAg、HIV抗体、RPR均(一),空腹血糖7.3~10.3 mmol/L,餐后2 h血糖16.1~22.2 mmol/L,糖化血红蛋白8.5%。
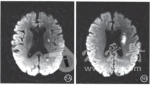
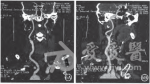
头颅MR DWI可见右侧额顶叶高信号病灶(图3)。头颅CTA示右侧大脑中动脉M1段管腔闭塞,双侧颈总、颈内动脉、椎.基底动脉动脉粥样硬化表现,管腔轻度一重度狭窄,右侧椎动脉局部管腔闭塞(图4)。颈动脉超声示双侧颈动脉硬化伴斑块形成,见数个强回声及低回声斑块附壁;右侧大者位于球部,大小约16.5 mm×2.6 mm,为低回声;左侧大者位于球部,大小约14.4 mm×2.4 mm,为低回声。超声心动图示二尖瓣、三尖瓣、肺动脉瓣、主动脉瓣轻度反流流束。
例3 入院后监测血压最高达190/90 mmHg,予调整降压药物,血压维持于160/100mmHg左右。
实验室检查:血、尿、便常规大致正常,总胆固醇7.46 mmol/L,三酰甘油2.33 mmol/L,HDL0.89 mmol/L,LDL 4.24 mmol/L。电解质、肝肾功能、心肌酶正常,Hcy 28.8 I山mol/L,凝血功能正常,RPR试验、乙肝五项及丙肝抗体均(一)。监测空腹及三餐后血糖正常,糖化血红蛋白7.5%。
头颅MRI检查DWI可见左侧额叶及放射冠区高信号,新发脑梗死可能(图5)。头颈部CTA示双颈内动脉及右椎动脉起始段狭窄,左侧颈内动脉为著(图6)。经颅多普勒超声示左颈内动脉起始部局限性极重度狭窄,双侧大脑中动脉、颈内动脉、大脑前动脉狭窄,颈部血管粥样硬化表现。超声心动图示左室射血分数减低,室间隔基底段增厚,未见血栓。右上肢神经传导速度检测正常。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。


全部评论