【病案介绍】
现病史
青年女患者。孕妇平素月经规则,末次月经2018年02月12日,预产期2018年11月19日;停经40+天测尿HCG阳性。停经早期未出现纳差不适,无放射线接触史;早孕期无病毒感染,未接触其他有害物;停经4+月出现胎动,停经16周在外院建卡检查共10次;唐氏三联筛查低风险。现孕妇停经37+4周,患者2天前出现无诱因出现**流液,无下腹痛,无**见红,自觉胎动正常。现门诊拟“胎膜早破”收入院。停经以来孕妇无腹痛,无腹坠胀;无**流血,无**流液,无头痛、头晕,无眼花、视曚,无肢体浮肿及抽搐。无发热。食欲食量良好,睡眠情况良好,孕前体重40.00kg,体重增加18公斤,大便正常,小便正常。
既往史
否认肝炎、结核、疟疾病史,否认高血压、冠心病、糖尿病等慢性疾病病史,否认脑血管疾病、精神疾病史,否认手术、外伤、输血史。
查体
T:37.2℃,P:81次/分,R:23次/分,BP:138/70mmHg
T:37.2℃,P:81次/分,R:23次/分,BP:138/70mmHg。宫底高度33.0cm,腹围95.0cm,估计胎儿大小3000.00g,胎方位左枕前(LOA),宫缩规律,强度中,先露头,已衔接,胎心音140次/分。阴检:宫颈质地软,宫颈位置中,宫颈消退100.00%,宫颈扩张0cm。先露位置S-2。胎膜已破,见少许胎脂滞留**内,未见明显羊水流出。骨盆测量:髂前上棘间径24cm,髂嵴间径26.0cm,骶耻外径19cm,坐骨结节间径9cm。
辅助检查
血分析、尿分析、凝血四项、肝功八项及生化八项均无明显异常。
乙肝五项示:HBsAg(阴性),HBsAb(阴性),HBeAg(阴性),HBeAb(阴性),HBcAb(阴性)
唐氏筛查:21-三体综合征:低风险,18-三体:低风险,开放性脊柱裂:低风险。
糖耐量试验未有异常。
B超示:宫内妊娠37+周,单活胎,胎儿脐动脉血流频谱测值正常,胎儿超声四项生物物理评分8分,未见明显羊水,胎盘位于前壁,厚38mm,成熟度II度,S/D2.21。
胎心监测:无反应型
【诊治过程】
初步诊断
1.胎膜早破(孕3产0宫内妊娠37+6周LOA单活胎)
鉴别诊断
诊断明确,无鉴别诊断
诊治经过
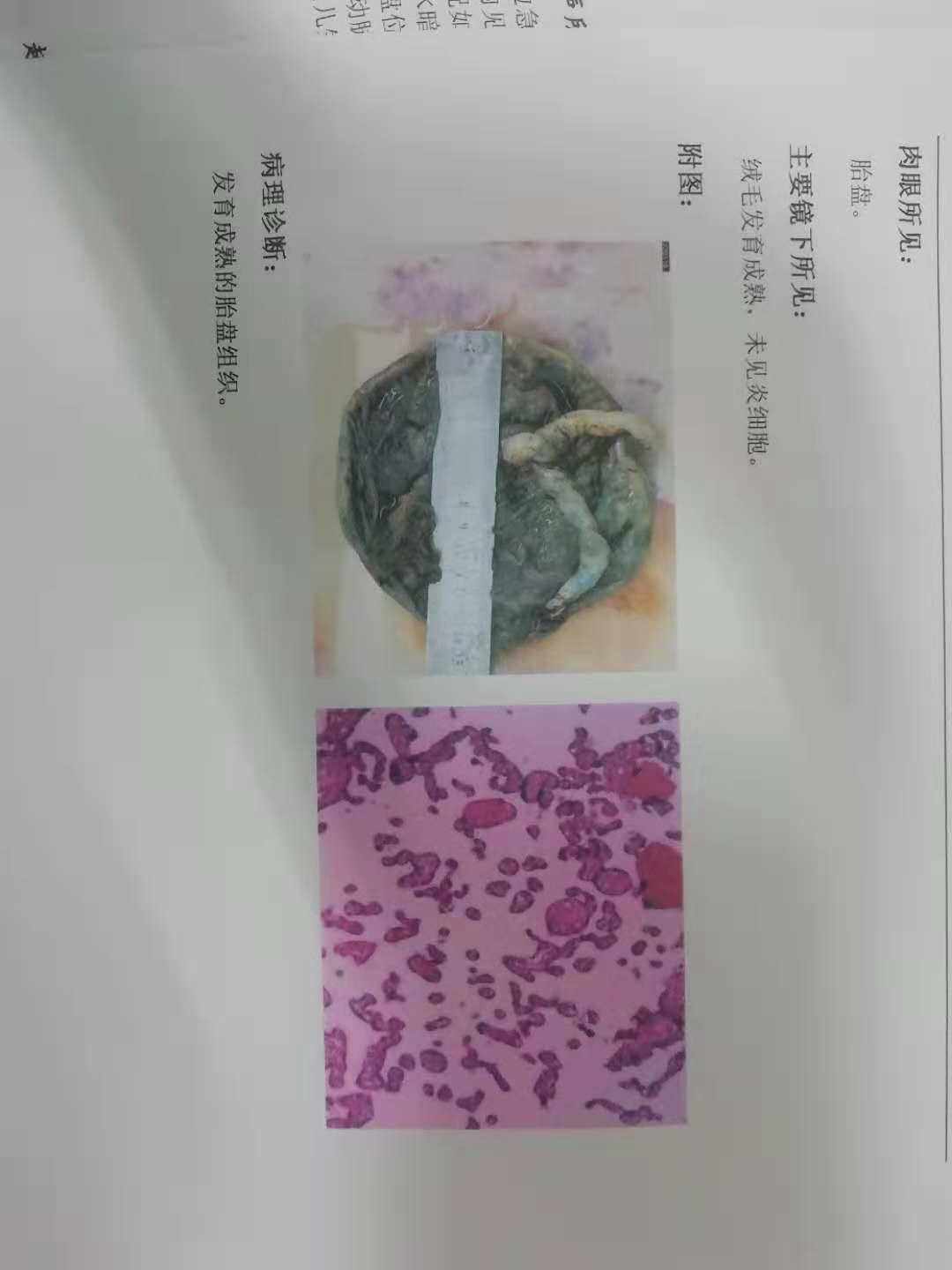
患者入院完善相关产前检查,B超检查示胎儿相当于37+周,胎盘位置正常,未见明显羊水,行**检查:**内有胎脂,考虑胎膜早破,患者因无羊水建议立即行剖宫产终止妊娠,同时行头孢曲松钠抗感染治疗,术程顺利,剖宫出一活婴,评分8-9-10分,胎盘送病理检查为正常发育胎盘组织,术后给予患者依然头孢曲松抗感染抗感染,补充氨基酸,果糖对症治疗,后情况可,复查血液分析及DIC未见异常,给予出院。
诊断结果
1.孕3产1,宫内妊娠37+6周,单活婴
2.胎膜早破
【分析总结】
患者于4个多月前无意中发现左颈部肿胀,左腋窝肿块,无明显疼痛,就诊于当地医院,行左腋窝肿物局部切除术,2017年7月13日上级医院会诊活检病理示:“(左腋下)低分化腺癌,结合免疫组化,考虑来自乳腺,符合浸润性导管癌”,免疫组化示:“ER(60%+)、PR(-)、Her-2(0)、 GCDFP-15(+),GATA-3(+)、CK7(+)、TTF-1(-),KI67阳性率约40%”。7月23日至山上级医院行乳腺核磁示:左侧乳腺外下象限深部结节,建议动态增强扫描协助诊断:左侧窝淋巴结肿大:右侧胸壁旁小淋巴结”。经专家会诊,考虑原发灶来源于“乳腺癌”可能,建议行ECT、腹部及盆腔CT检查:应用方案全身化疗。 PET-CT检查示:“左侧乳腺**后方致密影,代
谢增高,左侧腋下、胸大肌及胸小肌后、锁骨区、颈部代谢增高淋巴结,考虑乳腺并多发淋巴结转移可能性大:双侧口炎性病变;子宫肌瘤、右侧附件区囊肿:双侧基底节区腔隙性脑梗塞”。于7月29日、8月19日、9月9日给予ET方案全身化疗3周期:多西他赛120mgd1+表柔比星120mgdl,化反应轻微。现为求进一步系统诊治收住院。患者自发病以来,精神可,食欲及夜间睡眠可,大小便无异常,体重无明显下降。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。

全部评论
该病例处理是正确的,胎膜早破2天入院,B超提示无羊水,胎监胎心无明显反应,给予急诊剖宫产,术前术后抗生素预防感染治疗,考虑存在宫内感染,送胎盘病理检查以明确诊断。
一次胎监没反应能说明问题?是否考虑重复监一次或者做个OCT实验?
此病历处理非常好,胎膜早破,无明显羊水,胎监无反应,应该剖宫产。