【 一般资料】
女性,53岁,
【 主诉】
干咳3月余
【 现病史】
患者于2010年6月1号无明显诱因出现咳嗽,干咳无痰,无胸痛胸闷发热盗汗等不适主诉,无返酸嗳气及胸骨后疼痛,咳嗽夜间较重,与**无关。自服止咳及抗生素应用1周以上,症状无改善。先后在两个外院就诊,行结核三项及PPD试验均阴性,肿瘤标记物阴性,血沉明显增块,尿常规镜检红细胞阴性,经抗生素治疗后咳嗽无减轻,遂于我院门诊行肺部CT检查示:两肺改变及肺门纵隔淋巴结肿大,考虑结节病可能性大,炎症不除外。2010年7月23日在CT引导下穿刺,术后病理回报:(左肺)慢性肉芽肿性炎伴急性炎及坏死,不除外结核。为进一步明确诊断及治疗入院。患者患病以来精神食欲睡眠欠佳,偶诉头痛,程度较轻。大便正常,小便量多,近2个月体重下降8KG.
【 既往史】
2010年4月在我院内分泌科诊断尿崩症,口服弥凝半片,日二次治疗,已自行停药。7月B超示甲状腺结节,考虑结节性甲状腺肿可能性大。无肝炎、结核等传染病史及密切接触史,无手术、外伤史,无药物食物过敏史,预防接种史不详。无输血史。
【 个人史】
出生于原籍,无疫区及疫水接触史。无吸烟饮酒及毒物接触史,月经16(4-5/30)2007年7月26日,育有一子一女,爱人及孩子身体健康。
【 家族史】
父母80多岁去世,死因不详。否认家族性遗传病及精神病史。
【 体格检查】
体温:36℃脉搏:96次/分呼吸:18次/分血压:110/70mmHg.发育正常,营养中等,自动**,查体合作。全身皮肤、粘膜无黄染,左侧锁骨上窝饱满,未触及确切肿大淋巴结。头颅无畸形,双眼睑无浮肿,巩膜无黄染,结膜无充血。耳廓无畸形,外耳道无异常分泌物,乳突区无压痛。鼻腔欠通畅,偶有鼻出血,副鼻窦区无明显压痛。口唇无紫绀,齿龈无充血及溢脓,口腔粘膜无溃疡,双侧扁桃体无肿大。无颈静脉怒张及颈动脉异常搏动,气管居中,甲状腺无肿大。胸廓对称无畸形,双**对称,双肺呼吸动度一致,双肺叩诊清音,肺肝浊音界位于右锁骨中线第5肋间,双肺呼吸音清,未及干湿啰音。心前区无隆起,未触及震颤,心界无扩大,心律96次/分,律齐,各瓣膜听诊区未闻及杂音,A2>P2.腹平坦,未见胃肠型及蠕动波,无压痛及反跳痛,双肾区无压痛,腹软,肝脾肋下未触及,未触及包块,腹部叩诊呈鼓音,肠鸣音正常。**及外生殖器未查,各关节无红肿及压痛。双下肢无浮肿,双足背动脉搏动可。生理反射存在,病理反射未引出。
【 辅助检查】
肺部CT穿刺病理回报(2010-7-25,本院):(左肺)慢性肉芽肿性炎伴急性炎及坏死,不除外结核,建议做血清学检查。2010年7月25日CT结果病理结果
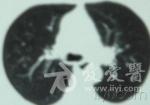
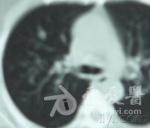
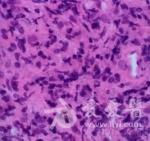
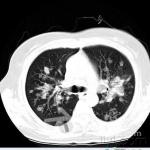
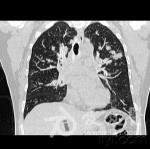

【 初步诊断】
双肺阴影待查1.韦格纳肉芽肿?2.肺结核?
【 治疗】
入院查血象白细胞高,尿常规红、白细胞增多,血沉136mm/h,类风湿因子130IU/ml,C-反应蛋白10.8mg/dl,冷凝集试验阴性,肺炎支原体抗体阴性,CMV抗体阴性,痰培养阴性。结核三项阴性,PPD试验阴性。瘤标:TPS92U/ul,余正常。风湿免疫相关指标p-ANCA阳性,余均正常。淋巴细胞亚群测定B细胞组分增高,余正常。免疫球蛋白测定见附件。2007-7-27胸部CT平扫:胸廓对称,两肺野内散在多个结节,大小不等,部分形态不规则,以上肺野为著,部分结节内见扩张的细支气管,右肺下叶后基底段见1.4cm*2.8cm软组织影,边缘较清,较前片相比下肺野病灶明显减少;两肺支气管血管束增粗,小叶间隔略增厚;两侧肺门区未见肿大淋巴结,气管支气管尚通畅;纵隔居中,纵隔内气管前见一肿大淋巴结。治疗后CT(2010-7-29)2010-8-3免疫球蛋白报告
【 讨论问题】
1、该患者最后诊断是什么2、如何进一步明确诊断3、下一步的检查及治疗方案






全部评论
在什么医院可洗掉尘肺
回复 24楼 开心军医 请军医大哥把该帖子解密。谢谢
本病诊断: 1间质性肺炎 2.矽肺 进一步检查: 肺功能检查、纤维支气管镜、尘肺筛查、结核病相关检查 治疗:先抗炎、激素、氧疗及对症处理 三个答案全部回答,答案准确或接近的加一分。部分回答的给予5朵鲜花鼓励 感谢参与!欢迎参加下一期活动。
答案呢楼主??
多少号了,大哥,答案呢 !!!!!!!!!!!!!!!!!!!
大家抓紧时间,明天公布答案
回复 30楼 winiiyi 具体加密方法请看http://www.iiyi.com/bbs/thread-1879890-1.html第9楼示例。希望大家都学会加密,以示公平
1.该病初步诊断及诊断依据 尘肺合并肺纤维化 依据:有接触粉尘史27年;辅助检查CT及胸片结合查体 2.进一步检查:必要时可做纤支镜检查,复查胸片、或胸部CT 3 治疗计划
1.该病初步诊断及诊断依据 肺间质纤维化合并肺气肿(煤工尘肺 合并肺气肿) 依据胸部X线片,结合职业史作诊断:双肺呼吸音粗,右下肺可闻及湿性啰音,WBC9.28*109/L,N 80.9% 接触粉尘史27年。 胸部ct、X线片:双肺满布小片状磨玻璃密度灶,双下肺及部分上肺呈细网格样改变,支气管壁增厚。 胸闷、气促,步行100米即出现呼吸困难。 2.进一步检查 肺功能检查 3 治疗计划 全肺大容量灌洗 积极处理其合并症,延缓肺气肿的发展。 这里没有加密项
肺癌早期伴肺结核
1.肺间质纤维化合并感染双肺呼吸音粗,右下肺可闻及湿性啰音,WBC9.28*109/L,N 80.9%, 双下肺及部分上肺呈细网格样改变 尘肺:从事输煤值班工,接触粉尘史27年,胸部平扫+高分辨::双肺满布小片状磨玻璃密度灶,双下肺及部分上肺呈细网格样改变,支气管壁增厚 2.查 3.抗感染对症支持治疗
1、诊断:间质性肺炎 诊断依据:1)病史:接触粉尘史27年;2)临床表现:咳嗽,多为干咳,偶咳少量白痰,进行性胸闷、气促,活动后加重;双肺呼吸音粗,右下肺可闻及湿性啰音,未闻及爆裂音及胸膜摩擦音;3)辅助检查:胸片(2010-12-2,外院):双下肺阴影。 胸部平扫+高分辨::双肺满布小片状磨玻璃密度灶,双下肺及部分上肺呈细网格样改变,支气管壁增厚。气管及其分支通畅。纵隔内未见明确肿大淋巴结影。双侧肺门不大。 2、进一步检查:支气管肺泡灌注检查、肺功能检查、肺活检; 3、治疗:1)常规治疗:皮质激素,免疫抑制剂;2)防感染;3)康复治疗:氧疗;4)中药
综合病史及胸部ct表现,考虑:肺结核 矽肺 进一步检查 痰抗酸杆菌 气管镜
初步诊断:肺泡蛋白沉积症 中年男性,从事输煤值班工,接触粉尘史27年,抗感染治疗效果欠佳,查体:语颤相等,无明显增强和减弱,双肺呼吸音粗,右下肺可闻及湿性啰音。2011-3-3 胸部平扫+高分辨::双肺满布小片状磨玻璃密度灶,双下肺及部分上肺呈细网格样改变,支气管壁增厚。气管及其分支通畅。纵隔内未见明确肿大淋巴结影。双侧肺门不大。 进一步检查 肺泡灌洗液作过碘酸希夫氏染色,必要时肺活检 治疗计划 有条件行双腔管作肺灌洗疗法
可能的诊断:尘肺病合并肺部感染 诊断依据: 1、有职业史,长期接触粉尘史27年。 2、临床症状:咳嗽、干咳,少痰、胸闷、气促,活动后加重,呼吸困难;前几次就诊抗炎有效诊疗史; 3、CT提示双肺满布小片状磨玻璃密度灶,双下肺及部分上肺呈细网格样改变,支气管壁增厚,体格检查:双肺呼吸音粗,右下肺可闻及湿性啰音。 鉴别诊断: 1.肺结核:结核中毒症状不明显,而且头孢菌素类有效。x线和CT也不是结核病特点。可以痰涂片相关检查。 2、肺部肿瘤:病史和临床表现不相符合,CT:纵隔内未见明确肿大淋巴结影。双侧肺门不大。 此外,需要注意肺含铁血黄素沉着症、细支气管肺泡癌、结节病、肺泡微结石症及结缔组织病等情况。 下一步检查方案: 评估肺功能,根据可靠的生产性粉尘接触史、现场劳动卫生学调查资料,以X射线后前位胸片表现作为主要依据,参考动态观察资料及尘肺流行病学调查情况,结合临床表现和实验室检查, 排除其它肺部类似疾病后,对照尘肺诊断标准片作出尘肺病的诊断和X射线分期。此外,同工种工人既往和目前发病情况也可以对照。 治疗上采取综合措施,防止并发症,减少痛苦,延长生命。加强营养,预防感染,坚持锻炼,以增强体质,改善肺功能。
该病初步诊断:矽肺伴真菌感染? 诊断依据: 1,从事输煤值班工,接触粉尘史27年2,肺部反复感染,抗炎治疗好转,3,双肺呼吸音粗,右下肺可闻及湿性啰音,胸部CT:两肺散在、多发斑点、片状模糊阴影,以双中下肺为著。 进一步检查:支气管镜检查+病理、痰细胞学检查及细菌培养 治疗计划:氧疗、抗真菌治疗!
1.初步诊断:煤工尘肺 诊断依据1.长期咳嗽 无痰或少痰 2.胸闷 气促 活动加重 呼吸困难 3.从事输煤值班工 接触粉尘史27年 4. 胸部平扫+高分辨::双肺满布小片状磨玻璃密度灶,双下肺及部分上肺呈细网格样改变,支气管壁增厚。气管及其分支通畅。纵隔内未见明确肿大淋巴结影。双侧肺门不大 2.实验室检查 排除其它肺部类似疾病 3.治疗计划:应及时调离粉尘作业 根据病情综合治疗,积极预防和治疗肺结核及其它并发症 减轻症状 延缓病情进展 提高寿命 提高生活质量
1 间质性肺炎 2 纤支镜 痰培养 3 抗感染 对症治疗
初步诊断:尘肺病合并肺部感染,不排外肺癌可能。 诊断依据:1、职业史,长期接触粉尘史27年 2、临床症状:咳嗽、干咳,少痰、胸闷、气促,活动后加重,呼吸困难;前几次就诊抗炎有效诊疗史 3、CT提示双肺满布小片状磨玻璃密度灶,双下肺及部分上肺呈细网格样改变,支气管壁增厚,体格检查:双肺呼吸音粗,右下肺可闻及湿性啰音。 进一步检查: 1、职业场所的现场劳动卫生学调查 2、经皮胸腔穿刺活检 3、纤维支气管镜检查 4、胸腔镜检查 5、血气分析等 6、支气管肺泡灌洗液涂片+细菌培养等 诊疗计划: 1. 继续抗炎治疗。 2.根据药敏合理选用抗菌素。 3.给氧、静脉营养等对症治疗。
请大家发帖后加密,不懂的请看http://www.iiyi.com/bbs/thread-1879890-1.html第9楼示例