【病案介绍】
主诉
【慢性支气管炎中西综合治疗】中西医综合治疗西医治疗 1.急性发作期及慢性迁延期的治疗 应以控制感染和法痰、镇咳为主;伴喘息时加用解痉平喘药物。可结合痰培养合理选用抗生素与磺胺类药物。目前主张联合使用抗生素。 (1)青霉素族与链霉素合用为慢性支气管炎急性发作时的常用药。 (2)红霉素与氯霉素,对流感嗜血杆菌与肺炎双球菌有抑制作用。 (3)严重感染时选用氨苄青霉素2~4g/日、头孢氨苄2~4g/日、头孢拉定1~2g/日分4次口服。用药三日后,病情无改善,可根据痰培养药物敏感试验合理选择抗生素。 (4)反复感染患者,可采用预防性用药,复方sMZ(剂量为治疗量一半)持续用药,预防性治疗可减轻发作和缩短疗程。 (5)法痰镇咳药物:合理使用镇咳祛痰药物是本病的重要治疗措施之一。一般咳嗽药水如氯化铵、棕色合剂,鲜淡竹沥每次10~20ml,每日2~3次。此外,止咳可用咳必清25mg;咳美芬10mg一日3次。 (6)解痉平喘药物:喘息型支气管炎常选用解痉平喘药物,如氨茶碱0.1g,每日3次;喘定;舒喘灵2~4mg,均每日3次。慢性支气管炎,阵发性咳嗽伴有不同程度支气管痉挛时,应采用支气管舒张剂改善症状;有利于痰液的清除,如舒喘灵、氯喘、克仑特罗、美喘清等。 2.缓解期治疗 本期的治疗主要是通过增强体质、提高抵抗力来预防复发、控制病情发展。 (1)气管炎菌苗:一般应在发作季节前注射,剂量首次为0.1ml,以后每次递增。0.1~0.2ml,直到0.5~1.0ml,每周皮下注射一次,如有效,应坚持使用1~2年。 (2)胎盘多糖:隔日或每日肌注0.5~1.0mg,20次为一疗程。 (3)人脾转移因子:每次肌注2~4ml,每周1~2次,3~6个月为一疗程。 (4)核酪:每周肌肉或皮下注射2次,每次2~4ml,连用3个月。中医治疗辨证治疗 慢性支气管炎依其临床表现多分为实证,虚证两大类。慢性支气管炎为久病,久病必虚,故本病的本质多属虚寒。反应在肺、脾、肾三脏之虚,多见于慢性支气管炎的临床缓解期。如果上呼吸道反复感染,病情加剧,则出现实、热、痰、湿的证候,形成邪实正虚的复杂局面。主要见于慢性支气管炎急性发作期和慢性迁延期。(1)实证(慢性支气管炎急性发作期和慢性迁延期)①外寒内饮:证候:咳嗽气急,甚则喘逆,咯吐白色清稀泡沫粘痰,无汗恶寒,身体疼痛而沉重,甚则肢体浮肿,舌苔白滑,脉弦紧。证候分析:外有表寒里有水饮,外寒引动水饮,上逆射肺,肺气不宣,故咳嗽气喘,痰多泡沫;表寒外束,郁闭肺卫,故无汗恶寒,身体疼痛而重;肺失宣降,不能通调水道,水饮溢于肌表,故见肢体浮肿。舌苔白滑,脉弦紧乃为寒饮内盛之征。治法:解表散寒、宣肺化饮。方药:小青龙汤加减。方中麻黄、桂枝,宣肺平喘;干姜、细辛、半夏温中蠲饮,散寒降逆;配五味子,以防肺气之耗散,佐以白芍协同桂枝调和营卫;并用甘草调和诸药。全方有外散风寒,内除水饮,表里双解之功。如胸闷苔腻加白芥子、陈皮;痰郁化热减桂枝、干姜用量,加生石膏、桑白皮、黄芩;身热不解亦可加鱼腥草、蒲公英、连翘等以清热解毒。②痰湿内聚:证候:咳嗽声浊,痰白而粘,胸脘满闷,纳差腹胀,大便溏薄,舌胖淡,边有齿痕,苔白腻或白滑,脉儒滑。证候分析:痰生于脾,上渍于肺,痰湿聚于中焦,寒从中生故咳嗽痰白而粘;痰湿内停,中焦气机受阻,故胸脘满闷、纳差腹胀。苔白腻,脉儒滑均为痰湿偏盛之象。治法:温阳健脾,化痰平喘。方药:苓桂术甘汤合二陈汤加味。方中茯苓健脾渗湿、祛痰化饮。以桂枝温阳化饮,与茯苓相伍,实有温化渗利之妙用。白术健脾燥湿,炙甘草以益气和中,半夏、陈皮以理气燥湿化痰。加杏仁宣肺止咳。③燥热伤肺:证候:咳声短促,甚则气逆而喘,痰少不易咳出,口咽干燥,甚则胸痛,或有形寒身热等表证。舌尖红,苔薄黄,脉细数。证候分析:燥热伤肺,津液被烁,故干咳无痰,或痰少不易咳出;燥热伤津,故鼻燥咽干;咳甚伤络,气机不畅,故胸痛;燥邪伤肺,肌表被束,故有形寒身热等表证。舌尖红,苔薄黄,脉细数均为燥热之象。治法:辛凉清肺,润燥化痰。方药:清燥救肺汤加减。方中桑叶、杏仁,宣肺止咳;南沙参、麦冬、知母,既能清热润燥,又能滋液养阴,与前药相合,有润肺止咳之功;桔梗、甘草,利咽生津;枇杷叶配杏仁,润肺降逆。(2)虚证(慢性支气管炎临床缓解期)①脾肺两虚:证候:咳嗽气短,声低乏力,神疲倦怠,自汗纳差,胸脘痞闷,大便溏薄,每遇风寒则咳嗽气喘发作或加重,苔白薄,脉懦缓。证候分析:肺为气之主,肺虚则气失所主,故气短而喘;脾虚不运,故胸脘痞闷,纳差便溏;肺气本虚、卫外不固,感受风寒,肺气更伤,痰湿转盛,故咳痰气喘发作或加重。苔白薄,脉儒缓亦为肺脾两虚之征。治法:补肺健脾,益气固表。方药:六君子汤、玉屏风散加减。方中党参、黄芪、白术、山药,甘草,健脾补肺;防风配黄芪,祛邪而不伤正,黄芪得防风,固表而不留邪;再配陈皮、半夏、茯苓、苏子,化痰降气平喘。诸药共奏补肺健脾,益气固表,化痰平喘之功效。②肺肾两虚:证候:咳喘久作,呼多吸少,动则尤甚,痰稀色白,畏寒肢冷,腰膝酸痛,苔白而滑,脉细无力。偏肾阴虚者,则午后颧红,五心烦热,咽干口燥,舌红苔少,脉细数。证候分析:咳嗽久作,肺病及肾,下元不固,气失摄纳,故呼多吸少;动则耗气,故喘息更甚;肾阳虚不能蒸化水饮,聚而生痰,故痰稀色白;阳虚不能温养于外,故畏寒肢冷。舌苔白滑,脉沉细无力,亦属阳衰饮聚之征。若真阴不足,阴不敛阳,气失摄纳,故见一派阴虚之象。治法:补益下元,纳气平喘。方药:生脉散加味。方中党参、麦冬、五味子,补肺养阴。偏阴虚者,与六味地黄丸合用。以山萸肉、河子肉、山药,滋阴敛液;功劳叶、银柴胡、炙鳖甲、乌梅,滋阴退热。偏阳虚者,与肾气丸同用,以附子、肉桂、核桃肉、紫石英、补骨脂、沉香、补益下元,温肾纳气;熟地、茯苓、山萸肉、泽泻,补养肾阴。共成温补肺肾之剂。(1)瓜蒌仁20g、川贝10g、杏仁10g、苏子10g、半夏6g、桑叶心、麻黄各10g,水煎服。适用慢性支气管炎急性发作,咳嗽气喘痰多者。 (2)佛手、姜半夏各6g,砂糖等分。水煎服,治慢性支气管炎湿痰咳嗽。 (3)扁柏10g、冬瓜皮10g、豆腐1块。用开水煎出味后服下,每日1剂。治慢性支气管炎。 (4)夏枯草20g、法半夏10g、代赭石30g,车前草30g,水煎服,适用慢性支气管炎久咳气急痰多。 (5)瓜蒌皮10g、莱菔子6g、白芥子6g、板蓝根10g、沙参10g、杏仁10g、苏子10g,水煎服,适用于慢性支气管炎迁延期。中成药治疗 (1)固本咳喘丸,40粒,每日2次,连服3个月为1疗程。用于慢性支气管炎合并咳喘者。 (2)四佛合剂,20m1,每日3次,1月为1疗程。用于慢性支气管炎迁延期的治疗。 (3)十味贝砂散,5g,每日3次,用于慢性支气管炎喘息型。 (4)化痰平喘片5片,每日3次,7日为1疗程,连服3个疗程。 (5)复方蛤蚧散,8g,每日2次,分别在秋末、春初服用。主要用于喘息型老年性支气管炎。 (6)百合固金丸,1丸,每日2次,适用慢性支气管炎,肺肾两虚者。 (7)消咳喘,20ml,每日3次,用于慢性支气管炎急性发作期。息喘平胶丸,6~8粒,每日3次,适用老年慢性支气管炎。 (8)安喘舒片,4~5片。每日3次,3个月为一疗程。适用慢性支气管炎急性期控制后,病人体虚。
现病史
【慢性支气管炎中西综合治疗】中西医综合治疗西医治疗 1.急性发作期及慢性迁延期的治疗 应以控制感染和法痰、镇咳为主;伴喘息时加用解痉平喘药物。可结合痰培养合理选用抗生素与磺胺类药物。目前主张联合使用抗生素。 (1)青霉素族与链霉素合用为慢性支气管炎急性发作时的常用药。 (2)红霉素与氯霉素,对流感嗜血杆菌与肺炎双球菌有抑制作用。 (3)严重感染时选用氨苄青霉素2~4g/日、头孢氨苄2~4g/日、头孢拉定1~2g/日分4次口服。用药三日后,病情无改善,可根据痰培养药物敏感试验合理选择抗生素。 (4)反复感染患者,可采用预防性用药,复方sMZ(剂量为治疗量一半)持续用药,预防性治疗可减轻发作和缩短疗程。 (5)法痰镇咳药物:合理使用镇咳祛痰药物是本病的重要治疗措施之一。一般咳嗽药水如氯化铵、棕色合剂,鲜淡竹沥每次10~20ml,每日2~3次。此外,止咳可用咳必清25mg;咳美芬10mg一日3次。 (6)解痉平喘药物:喘息型支气管炎常选用解痉平喘药物,如氨茶碱0.1g,每日3次;喘定;舒喘灵2~4mg,均每日3次。慢性支气管炎,阵发性咳嗽伴有不同程度支气管痉挛时,应采用支气管舒张剂改善症状;有利于痰液的清除,如舒喘灵、氯喘、克仑特罗、美喘清等。 2.缓解期治疗 本期的治疗主要是通过增强体质、提高抵抗力来预防复发、控制病情发展。 (1)气管炎菌苗:一般应在发作季节前注射,剂量首次为0.1ml,以后每次递增。0.1~0.2ml,直到0.5~1.0ml,每周皮下注射一次,如有效,应坚持使用1~2年。 (2)胎盘多糖:隔日或每日肌注0.5~1.0mg,20次为一疗程。 (3)人脾转移因子:每次肌注2~4ml,每周1~2次,3~6个月为一疗程。 (4)核酪:每周肌肉或皮下注射2次,每次2~4ml,连用3个月。中医治疗辨证治疗 慢性支气管炎依其临床表现多分为实证,虚证两大类。慢性支气管炎为久病,久病必虚,故本病的本质多属虚寒。反应在肺、脾、肾三脏之虚,多见于慢性支气管炎的临床缓解期。如果上呼吸道反复感染,病情加剧,则出现实、热、痰、湿的证候,形成邪实正虚的复杂局面。主要见于慢性支气管炎急性发作期和慢性迁延期。(1)实证(慢性支气管炎急性发作期和慢性迁延期)①外寒内饮:证候:咳嗽气急,甚则喘逆,咯吐白色清稀泡沫粘痰,无汗恶寒,身体疼痛而沉重,甚则肢体浮肿,舌苔白滑,脉弦紧。证候分析:外有表寒里有水饮,外寒引动水饮,上逆射肺,肺气不宣,故咳嗽气喘,痰多泡沫;表寒外束,郁闭肺卫,故无汗恶寒,身体疼痛而重;肺失宣降,不能通调水道,水饮溢于肌表,故见肢体浮肿。舌苔白滑,脉弦紧乃为寒饮内盛之征。治法:解表散寒、宣肺化饮。方药:小青龙汤加减。方中麻黄、桂枝,宣肺平喘;干姜、细辛、半夏温中蠲饮,散寒降逆;配五味子,以防肺气之耗散,佐以白芍协同桂枝调和营卫;并用甘草调和诸药。全方有外散风寒,内除水饮,表里双解之功。如胸闷苔腻加白芥子、陈皮;痰郁化热减桂枝、干姜用量,加生石膏、桑白皮、黄芩;身热不解亦可加鱼腥草、蒲公英、连翘等以清热解毒。②痰湿内聚:证候:咳嗽声浊,痰白而粘,胸脘满闷,纳差腹胀,大便溏薄,舌胖淡,边有齿痕,苔白腻或白滑,脉儒滑。证候分析:痰生于脾,上渍于肺,痰湿聚于中焦,寒从中生故咳嗽痰白而粘;痰湿内停,中焦气机受阻,故胸脘满闷、纳差腹胀。苔白腻,脉儒滑均为痰湿偏盛之象。治法:温阳健脾,化痰平喘。方药:苓桂术甘汤合二陈汤加味。方中茯苓健脾渗湿、祛痰化饮。以桂枝温阳化饮,与茯苓相伍,实有温化渗利之妙用。白术健脾燥湿,炙甘草以益气和中,半夏、陈皮以理气燥湿化痰。加杏仁宣肺止咳。③燥热伤肺:证候:咳声短促,甚则气逆而喘,痰少不易咳出,口咽干燥,甚则胸痛,或有形寒身热等表证。舌尖红,苔薄黄,脉细数。证候分析:燥热伤肺,津液被烁,故干咳无痰,或痰少不易咳出;燥热伤津,故鼻燥咽干;咳甚伤络,气机不畅,故胸痛;燥邪伤肺,肌表被束,故有形寒身热等表证。舌尖红,苔薄黄,脉细数均为燥热之象。治法:辛凉清肺,润燥化痰。方药:清燥救肺汤加减。方中桑叶、杏仁,宣肺止咳;南沙参、麦冬、知母,既能清热润燥,又能滋液养阴,与前药相合,有润肺止咳之功;桔梗、甘草,利咽生津;枇杷叶配杏仁,润肺降逆。(2)虚证(慢性支气管炎临床缓解期)①脾肺两虚:证候:咳嗽气短,声低乏力,神疲倦怠,自汗纳差,胸脘痞闷,大便溏薄,每遇风寒则咳嗽气喘发作或加重,苔白薄,脉懦缓。证候分析:肺为气之主,肺虚则气失所主,故气短而喘;脾虚不运,故胸脘痞闷,纳差便溏;肺气本虚、卫外不固,感受风寒,肺气更伤,痰湿转盛,故咳痰气喘发作或加重。苔白薄,脉儒缓亦为肺脾两虚之征。治法:补肺健脾,益气固表。方药:六君子汤、玉屏风散加减。方中党参、黄芪、白术、山药,甘草,健脾补肺;防风配黄芪,祛邪而不伤正,黄芪得防风,固表而不留邪;再配陈皮、半夏、茯苓、苏子,化痰降气平喘。诸药共奏补肺健脾,益气固表,化痰平喘之功效。②肺肾两虚:证候:咳喘久作,呼多吸少,动则尤甚,痰稀色白,畏寒肢冷,腰膝酸痛,苔白而滑,脉细无力。偏肾阴虚者,则午后颧红,五心烦热,咽干口燥,舌红苔少,脉细数。证候分析:咳嗽久作,肺病及肾,下元不固,气失摄纳,故呼多吸少;动则耗气,故喘息更甚;肾阳虚不能蒸化水饮,聚而生痰,故痰稀色白;阳虚不能温养于外,故畏寒肢冷。舌苔白滑,脉沉细无力,亦属阳衰饮聚之征。若真阴不足,阴不敛阳,气失摄纳,故见一派阴虚之象。治法:补益下元,纳气平喘。方药:生脉散加味。方中党参、麦冬、五味子,补肺养阴。偏阴虚者,与六味地黄丸合用。以山萸肉、河子肉、山药,滋阴敛液;功劳叶、银柴胡、炙鳖甲、乌梅,滋阴退热。偏阳虚者,与肾气丸同用,以附子、肉桂、核桃肉、紫石英、补骨脂、沉香、补益下元,温肾纳气;熟地、茯苓、山萸肉、泽泻,补养肾阴。共成温补肺肾之剂。(1)瓜蒌仁20g、川贝10g、杏仁10g、苏子10g、半夏6g、桑叶心、麻黄各10g,水煎服。适用慢性支气管炎急性发作,咳嗽气喘痰多者。 (2)佛手、姜半夏各6g,砂糖等分。水煎服,治慢性支气管炎湿痰咳嗽。 (3)扁柏10g、冬瓜皮10g、豆腐1块。用开水煎出味后服下,每日1剂。治慢性支气管炎。 (4)夏枯草20g、法半夏10g、代赭石30g,车前草30g,水煎服,适用慢性支气管炎久咳气急痰多。 (5)瓜蒌皮10g、莱菔子6g、白芥子6g、板蓝根10g、沙参10g、杏仁10g、苏子10g,水煎服,适用于慢性支气管炎迁延期。中成药治疗 (1)固本咳喘丸,40粒,每日2次,连服3个月为1疗程。用于慢性支气管炎合并咳喘者。 (2)四佛合剂,20m1,每日3次,1月为1疗程。用于慢性支气管炎迁延期的治疗。 (3)十味贝砂散,5g,每日3次,用于慢性支气管炎喘息型。 (4)化痰平喘片5片,每日3次,7日为1疗程,连服3个疗程。 (5)复方蛤蚧散,8g,每日2次,分别在秋末、春初服用。主要用于喘息型老年性支气管炎。 (6)百合固金丸,1丸,每日2次,适用慢性支气管炎,肺肾两虚者。 (7)消咳喘,20ml,每日3次,用于慢性支气管炎急性发作期。息喘平胶丸,6~8粒,每日3次,适用老年慢性支气管炎。 (8)安喘舒片,4~5片。每日3次,3个月为一疗程。适用慢性支气管炎急性期控制后,病人体虚。
查体
T:37.70℃,P:97次/分,R:21次/分,BP:167/103mmHg
(1mmHg=0.133kPa)。腹部平,腹正中线见一长约20cm手术切口,未见胃肠型及蠕动波;全腹未触及包块,无压痛,无反跳痛。双下肢足背动脉搏动可及;无明显血管杂音。
辅助检查
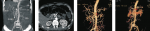
行CT血管重建(computedtomographyangiography,CTA)检查提示:腹腔干远端见不规则瘤样扩张,大小为2.3cmx1.1cmx1.3cm,肝右叶见一粗大异常动脉供血,由胃十二指肠动脉发出;肠系膜上动脉远端小分支动脉见一直径约0.6cm瘤样病灶,病灶周围见一大小为8cmX6cmX7cm囊实性影,边缘不规则,与周围组织分界欠清;见图lA,B,C.进行术前准备后,于7月19日在介入治疗室行“经肱动脉、股动脉插管腹腔十动脉、肠系膜上动脉造影加动脉瘤(包括载瘤动脉)栓塞术”.术后患者无腹痛,无内脏缺血表现。1周后复查CTA示:腹腔干远端、肝固有动脉近端见簇状金属影,增强后未见异常强化,未见对比剂外溢;肠系膜上动脉分支动脉瘤载瘤动脉未显影,脾动脉见金属弹簧影;见图1D、患者于7月28日出院。讨论内脏动脉瘤发生率为0.1%-2.0%,肠系膜上动脉瘤约占内脏动脉瘤的5.5%,而腹腔干动脉瘤发病率更低,约占内脏动脉瘤的4%\'.对于腹腔十和肠系膜上动脉共十的动脉瘤偶见报道,但对于本例患者,腹腔干和肠系膜上动脉解剖起源正常,而又同时存在动脉瘤的患者,实为鲜有。内脏动脉瘤患者,瘤体未破裂之前,缺乏典型症状,时常难以诊断,常为体检或超声、CT检查及腹部手术时偶然发现;如瘤体破裂,结合超声、CTA及数字减影血管造影(digitalsubtractionangiography,DSA)等检查则较易诊断,
【其他】
【讨论】
本病例患者即为动脉瘤破裂后才得以明确诊断。内脏动脉瘤的治疗传统以瘤体切除、血管重建为主,随着介入放射学的快速发展及各种新型栓塞材料的研发,现今介入栓塞技术不仅用于小动脉瘤。而且对于内脏大血管瘤也已广泛开展了介入治疗,本例患者由于已行剖腹探查术,加之有腹腔干和肠系膜上动脉分支动脉瘤,传统开腹手术难度和风险均增高,我们选择了“经肱动脉、股动脉插管腹腔干动脉、肠系膜上动脉造影加动脉瘤(包括载瘤动脉)栓塞术”,术后复查CTA.效果满意。肝动脉的解剖变异较普遍。本例患者肝动脉变异表现为肝右动脉起源于胃十二指肠动脉,且此患者同时存在的副肝右动脉亦起源于胃十二指肠动脉,这种肝动脉变异少见报道。CTA作为一种新兴的血管造影术,准确、方便、无创、费用低,在肝动脉的解剖研究中优势显著;同时,还可对病变进行定性、定位,在临床工作中实为介入医生和外科医生的“手术指南针”.注:A,B和c为术前cTA检查所见:箭头所示为腹腔干(cCA)和肠系膜上动脉(SMA)分支动脉瘤;肝右动脉(RH)和副肝右动脉(副RHC)分别起源于胃十一指肠动脉。图D为术后CTA检查所见:腹腔干远端和肠系膜上动脉分支动脉瘤载瘤动脉(箭头所示)未显影图1本例患者CTA涂片
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。

全部评论