【病案介绍】
主诉
例1,男,13岁。
例2,男,9岁9个月
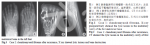
20个月前无明显诱因出现左足背第一跖骨处肿胀,无明显疼痛,不伴放射,无发热。行走后疼痛略有加重,休息可稍减轻,未经诊治。18个月前于当地医院就诊,X线可见左足第一跖骨近干骺端溶骨破坏,基质较为均匀,内可见钙化分隔,边界清楚,皮质有破坏(图1),局部软组织肿胀,行病灶刮除异体骨植骨术,术后病理确诊:软骨黏液样纤维瘤(后经我院会诊证实)。定期复查,术后6个月即自觉不适,复查发现植骨有吸收,未行特殊治疗。术后18个月为进一步诊治,来我院就诊。
3年前无明显诱因发现左大腿内侧肿胀,可触及包块,有压痛,不向远端放射,肢体活动不受影响。影像学表现可见左股骨近端小粗隆部位溶骨破坏,基质较均匀,边界清楚,内侧皮质缺损,向内侧软组织膨出,可见明显骨膜反应,形成软组织包块。于当地医院就诊,穿刺病理为软骨黏液样纤维瘤(后经我院会诊证实),行手术刮除术。术后2年半复查时发现肿物复发,遂入我院就诊。骨科专科查体:左大腿前内侧可见长约250px手术瘢痕,可触及软组织包块,大小约250px×175px,边界清,质硬,不活动,有压痛。
查体
左足第一跖趾关节处稍肿胀,皮肤颜色正常,未见静脉曲张,局部可触及软组织包块,边界不清,质硬,有压痛。CT检查:左足第一跖骨溶骨性破坏,病灶内基质均匀,未见明显钙化灶,边界清楚,有硬化缘。病灶被分隔呈多个囊腔,皮质有膨胀,部分区域有皮质破坏,无明显骨膜反应,皮质外可见局灶性软组织包块影(图2),MRIT1加权像可见片状低信号区域,T2加权像可见第一跖骨中段混杂信号,抑脂相为高信号,病灶呈膨胀性改变,部分侵及皮质外软组织。临床考虑:肿瘤复发。行左足第一跖骨病灶刮除,取双侧髂骨植骨。
左股骨近端粗隆部溶骨破坏,基质较为均匀,出现大量气泡状分隔,皮质膨胀,并有破坏,形成较大软组织包块。CT可见髓腔内溶骨破坏并形成多个分隔,部分区域有硬化带,皮质破坏,形成巨大软组织包块。肿瘤组织软组织增强窗可见明显强化(图3)。临床考虑:肿瘤复发,且影像为侵袭性表现。
辅助检查
标本经10%中性甲醛溶液固定,石蜡包埋,3μm切片并常规HE染色,光镜观察。免疫组化采用Envision两步法,所用一抗Vimentin,CK,SMA,S-100,EMA,Ki-67,二抗购自丹麦DAKO公司。
结果
大体检查
均为刮除组织。例1:灰白碎组织一堆,大小3cm×3cm×1cm,切面灰白、实性、质软。例2:灰白色软组织一块,大小11cm×7cm×6.5cm,其中见灰白色结节2枚,直径分别为2.5cm、6cm,切面灰白质中。
【诊治过程】
诊治经过
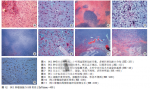
例1,第一次手术后病理:镜下显示典型的软骨黏液样纤维瘤组织学特征:肿瘤呈分叶状结构,小叶中央部细胞稀少,为星形或梭形细胞,胞质略粉染,间质黏液样,部分呈透明软骨样,可见颗粒状钙化;小叶周边部细胞较密集,梭形,可见多核巨细胞散在分布(图4)。部分区域细胞略增大,核形态不规则,染色略深,并呈现轻度异型性(图5),胞质丰富,嗜酸性红染,未见核分裂像。第二次手术后病理:镜下显示肿瘤组织隐约可见小叶结构,但小叶轮廓不清,部分小叶结构中央可见大片蓝染的黏液样基质(图6),细胞梭形或星芒状,核深染,形态不规则,胞质红染;自小叶中央向周边部延伸,黏液样基质逐渐减少,代之以粉染纤维性间质,细胞数目增多,呈片状分布,细胞核大、深染,形态不规则,局灶多形性明显(图7),可见梭形细胞增生伴多核巨细胞散在分布。
例2,2次手术病理组织形态相似。均可见明显分叶状结构,小叶内为短梭形及星芒状细胞,胞质红染,未见明显异型性,间质富含黏液,可见少量核大形态不规则的非典型细胞;小叶间可见纤细富细胞带,散在多核巨细胞分布。复发后组织局灶细胞带消失,呈现大片弥漫融合的微小叶结构(图8),基质黏液软骨样,部分区域细胞中度异型性,细胞核大深染,形态不规则(图9),未见核分裂象。2例均可见破坏骨质(图10)并向周围软组织内浸润生长(图11)。病理诊断:例1,例2均为软骨黏液样纤维瘤(复发)。
免疫组化
肿瘤细胞一致性表达Vimentin,部分表达S-100(图12)、CK,小叶周边表达SMA,其余标记物均阴性。Ki-67增殖指数<2%,异型细胞均阴性。
[随访]
本组2例刮除植骨术后,分别随访35个月及9个月,未见肿瘤复发及转移。
病例来源:爱爱医
版权声明:站所注明来源为"爱爱医"的文章,版权归作者与本站共同所有,非经授权不得转载。本站所有转载文章系出于传递更多信息之目的,且明确注明来源和作者,如果您认为我们的转载侵犯了您的权益,请及时通过电话(400-626-9910)或邮箱(zlzs@120.net)通知我们,我们将第一时间处理,感谢。

全部评论