现病史
【 一般资料】
患者男性,31岁
【 主诉】
因间断腹部不适20余天、间断黑便4d,于2014年2月18日入院。
【 现病史】
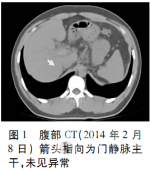
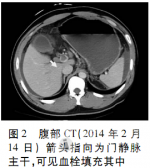
患者于20余天前无明显诱因出现腹部胀痛,自觉发热(未测体温),无咳嗽、咳痰,自行口服扑热息痛后上述症状好转,未进一步诊治;10d前腹胀症状加重,就诊于当地医院消化科,发现HBsAg、抗-HBe、抗-HBc阳性,HBVDNA定量4.29×106拷贝/ml,腹部CT提示慢性肝损害,门静脉系统未见异常(图1),胃镜提示食管静脉曲张,考虑乙型肝炎肝硬化,给予保肝及对症治疗。4d前于当地医院住院过程中无明显诱因出现暗红色血便,量约800ml,伴有腹痛,给予止血及对症治疗,当日行全腹部增强CT发现门静脉及左右分支内血栓形成(图2),请介入科会诊考虑患者需行止血治疗,无法行急诊溶栓治疗,给予止血及保肝治疗4d后患者未再出现黑便,但腹胀痛加重,为求进一步治疗PVT及腹胀痛转入本院。
【 既往病史】
既往否认高血压、心脏病、糖尿病病史,饮酒史10年,20g/d。
【 入院查体】
生命体征正常,面色晦暗,皮肤、巩膜轻度黄染,未见肝脏,前胸部可见数枚蜘蛛痣,心、肺查体未见异常。腹部膨隆,腹肌紧张上腹部压痛、反跳痛阳性,肝、脾肋下未触及,肝区叩击痛阳性,移动性浊音阳性,双下肢无水肿。
【 辅助检查】
外院:上腹部CT平扫:(1)肝右后叶上段改变,不除外慢性肝损害或囊肿;(2)腹腔少量积液。胃镜:食管静脉曲张(轻度);慢性浅表麋烂性胃炎。HBVDNA定量:4.29×106拷贝/ml。全腹CT平扫+增强:门静脉主干及左右分支内血栓形成、腹水、胆囊炎。本院:腹部彩超:慢性肝损害声像,门静脉主干栓子形成,腹腔积液。血常规:白细胞33.85×109/L,中性粒细胞百分比0.79,红细胞3.84×1012/L,血红蛋白127g/L,血小板83×109/L。凝血常规:凝血酶原时间(PT)20.8s,国际标准化比值(INR)1.82,凝血酶原活动度(PTA)41%。肝功能:胆碱酯酶1557U/L,白蛋白25.3g/L,TBil61.3umol/L,DBil31.6umol/L。腹腔穿刺液检查:蛋白11.89g/L,葡萄糖9.36mmol/L,Rivalta实验阴性,白细胞950×106/L,红细胞81600×106/L,多核0.42,单核0.58。乳酸脱氢酶(腹水)426U/L。
【 临床诊断】
乙型肝炎肝硬化失代偿期、上消化道出血、急性PTV形成、自发性腹膜炎。
【 治疗经过】
入院后给予保肝、止血、抗病毒、抗感染及其他对症治疗,行骨髓穿刺及活组织检查排除血液系统疾病,同时定期腹部影像学观察PVT变化经上述治疗,患者一般状态明显改善,腹胀痛缓解,尿量增多,黄疸消退,化验血常规白细胞及中性粒细胞百分比明显降低,腹水感染得到控制。入院后第10天复查腹部彩超发现腹水减少,门静脉主干血栓形成后部分再通,门静脉左右分支血栓消失。第12天复查血常规白细胞及中性粒细胞百分比恢复正常,PTA上升至54%,办理出院。出院1个月后复查腹部彩超,门静脉血栓完全消失。



全部评论
请教一下,用脂肪乳的目的,谢谢了!
l****0: 脂肪乳阻断局麻药与受体结合,具体机理未完全明。有效。